Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Занятие 7 гормональные и антигормональные препаратыСодержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Гормоны — химические вещества, выделяемые эндокринными железами непосредственно в кровь и оказывающие сложное и многогранное воздействие на организм в целом либо на определённые органы и ткани-мишени. По структуре выделяют гормоны 1) белковой и пептидной структуры (гипоталамо-гипофизарной системы, поджелудочной железы, кальцитонин); 2) производные аминокислот (гормоны щитовидной железы); 3) стероиды (глюкостероиды, минералокортикоиды, половые гормоны). Гормоны естественного происхождение (выделяют из животных), или синтетические, полусинтетические часто используются для заместительной терапии (например, инсулин при сахарном диабете). Однако гормональные препараты так же могут быть использованы для других лечебных и диагностических целей. Некоторые препараты (тиреостатические средства, пероральные антидиабетические средства) не являются гормонами, но влияют на их синтез и выделение. Задание для самостоятельной подготовки. Современные представления о нейрогуморальной регуляции функционального состояния органов и систем организма. Классификация гормональных средств. Фармакологическая характеристика препаратов аналогов гормонов гипоталамуса, аденогипофиза, нейрогипофиза, щитовидной железы, антитиреоидных средств, аналогов гормонов паращитовидной железы. Фармакологическая характеристика препаратов, поджелудочной железы, пероральные противодиабетические средства. Глюкокортикоиды (ГК). Минералокортикоиды. Классификация, фармакологическая характеристика препаратов аналогов женских половых гормонов (эстрогенные препараты, гестагенные препараты). Фармакологическая характеристика гормональных препаратов - аналогов мужских половых гормонов. Фармакологическая характеристика стероидных анаболиков. Антиэстрогены, антигестагены, антиандрогены, препараты, применение.
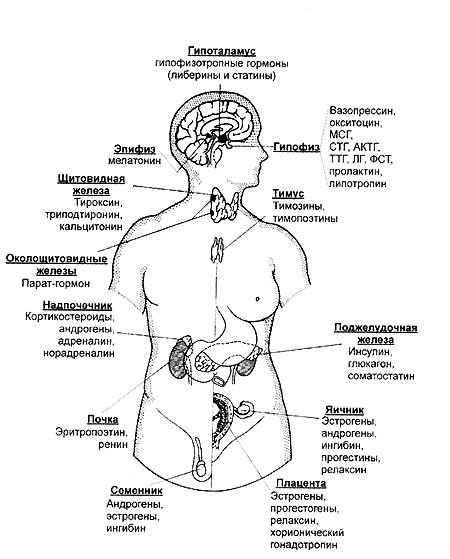
РИС 47. Основные гормоны
Таблица 22 Структура и место синтеза наиболее важных гормонов:
ЭКСПЕРИМЕНТАЛЬНАЯ РАБОТА Задание 1. Опишите действие релизинг-факторов гипоталямуса. Для решения заданий необходимо учитывать, что высшим регулятором нейроэндокринной системы является ГИПОТАЛАМУС, представляющий собой область головного мозга.
РИС 48 Общая схема строения центральной нервной системы (в продольном разрезе):1—кора головного мозга; 2—зрительный бугор (таламус); Гипоталамус связан с корой головного мозга, стволом мозга, мозжечком и спинным мозгом. В гипоталамусе расположены 32 пары ядер, которые участвуют в регуляцииважнейших вегетативных функций организма. Здесь локализуются высшие центры симпатического и парасимпатического отделов вегетативной нервной системы, регулирующие артериальное давление, проницаемость сосудов, теплопродукцию и теплоотдачу, аппетит, ряд обменных процессов. Центры гипоталамуса принимают также участие в регуляции сна и бодрствования, психической деятельности.
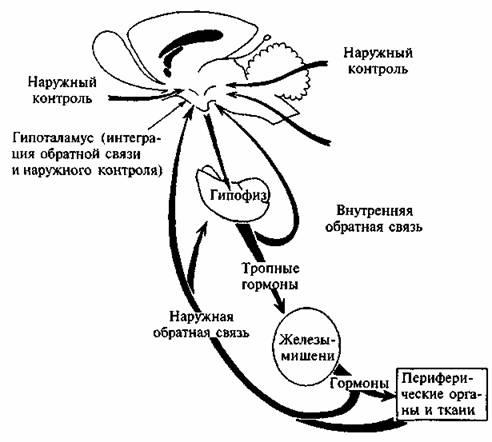
РИС 49 Схема строения гипофиза человека. Гипоталамус (Г) снабжается кровью из внутренних сонных артерий (ВСА), которые снабжают также переднюю и заднюю доли гипофиза. Нейросекреторные нейроны (H), тела которых лежат в гипоталамусе, секретируют гормоны в венозную систему. Третий желудочек головного мозга (Ж). (По Wilson. 1979.) Гипоталамус осуществляет регуляцию деятельности периферических желез внутренней секреции, как через ГИПОФИЗ, так и минуя гипофиз. В свою очередь деятельность гипоталамических центров находится под контролем других отделов ЦНС и особенно коры головного мозга. Гипоталамус и гипофиз представляют собой единую взаимосвязанную систему организма. Связь гипоталамических ядер с гипофизом осуществляется посредством нейросекреторных путей. Вдоль аксонов этих путей продвигаются секреты нейронов гипоталамических ядер раздельно в заднюю долю гипофиза и впереднюю долю ( аденогипофиз). ГИПОТАЛАМО-ГИПОФИЗАРНАЯ СИСТЕМА, осуществляя контроль деятельности периферических желез внутренней секреции (желез - «мишеней»: щитовидной железой, надпочечниками, половыми железами), в свою очередь испытывает сильные влияния со стороны последних. Система обратной связи, или «плюс — минус взаимодействие», обеспечивает в организме нормальное производство гормонов, чем поддерживается постоянство внутренней среды и различных функций организма. Регуляция секреции тропных (регулирующих деятельность определенных эндокринных желез) гормонов аденогипофиза осуществляется рилизинг-факторами (рилизинг-гормонами) гипоталамуса, Рилизинг-факторы имеются для всех тропных гормонов аденогипофиза. Регуляторами секреции рилизинг-факторов и поступления их в кровь служат моноамины (дофамин, норадреналин, серотонин). Моноамины продуцируются нервными клетками гипоталамуса, ретикулярной формацией, подкорковыми образованиями, зрительным бугром.
РИС 50 Механизм обратной связи Задание 2. Назовитегормоныаденогипофиза, учитывая, что гипофиз — небольшая железа внутренней секреции — расположен в турецком седле основной кости черепа. Масса гипофиза взрослого человека около 0,7 г (у женщин несколько больше, чем у мужчин того же возраста). Гипофиз состоит из передней и задней долей. Переднюю долю называют аденогипофизом. Он составляет около 75% массы гипофиза. В зависимости от названия продуцируемого гормона различают адренокортикотропные (кортикотропоциты), фолликулостимулирующие гонадотропоциты, лютеинизирующие гонадотропоциты и тиреотропные клетки. Выделяют так же соматотропные клетки (соматотропоциты) и лактотропные клетки (лактотропоциты). Среди гормонов гипофиза наибольшей видовой специфичностью обладает СОМАТОТРОПНЫЙ ГОРМОН (СТГ). СТГ (гормон роста) стимулирует анаболические процессы в белковом обмене, оказывает существенное влияние на обмен углеводов, обладает жиромобилизующим свойством, способствует активации окисления жира, влияет на кальциево - фосфорный обмен. В отличие от других тропных гормонов передней доли гипофиза, воздействующих через периферические эндокринные железы, СТГ влияет непосредственно на обмен тканей и клеток организма. Гормон роста выделен в очищенном виде, а также получен методом генной инженерии. Основное показание к применению — карликовый рост. Вводят парентерально (в желудочно-кишечном тракте разрушается). Синтезирован аналог гормона роста соматрем (включает дополнительный метионин). Из гипоталамуса выделен и синтезирован гормон, угнетающий высвобождение гипофизом гормона роста, — СОМАТОСТАТИН. Соматостатин обнаружен также в периферических тканях. Помимо подавления секреции гормона роста, он угнетает высвобождение глюкагона и многих гормонов пищеварительного тракта. Осуществлен синтез соматостатина. При терапии акромегалии он оказался малопригодным, так как действует кратковременно и не обладает необходимой избирательностью действия (угнетает также высвобождение инсулина и глюкагона). Кроме того, он неэффективен при энтеральном введении. Выпускается синтетический аналог соматостатина ОКТРЕОТИД (сандостатин). Он является октапептидом. Эффект его сохраняется значительно дольше, чем у соматостатина. Применяется при акромегалии. Вводят подкожно 2—3 раза в сутки. Выпускается октреотид пролонгированного действия. Еще более длительное действие оказывает другой синтетический аналог соматостатина — ЛАНРЕОТИД. Вводят его внутримышечно 1 раз в 10—14 дней. При акромегалии используют также дофаминомиметик бромокриптин, угнетающий избыточную продукцию гормона роста. АДРЕНОКОРТИКОТРОПНЫЙ ГОРМОН (АКТГ) оказывает влияние, с одной стороны, через кору надпочечников, способствуя синтезу глюкокортикоидов, андрогенов и частично альдостерона, а с другой стороны, оказывает также вненадпочечниковое действие, усиливая мобилизацию жира из депо и его окисления. Препарат АКТГ кортикотропин получают из гипофизов убойного скота. Дозируют в единицах действия (ЕД). В желудочно-кишечном тракте он разрушается. В связи с этим вводят кортикотропин внутримышечно и внутривенно. Препараты АКТГ назначают редко — с диагностической целью или после длительного применения глюкокортикоидов. Возможны побочные эффекты: отеки, повышение артериального давления, катаболическое действие (преобладает распад белка), бессонница, задержка процессов регенерации и др. Следует также иметь в виду, что кортикотропин вызывает образование антител. Поэтому в настоящее время предпочитают пользоваться его синтетическим аналогом ТЕТРАКОЗАКТРИНОМ (тетракозактид, синактен-депо содержит 24 аминокислоты), у которого иммуногенность выражена в небольшой степени. Таблица 23 Основные гипоталямо-гипофизарные гормоны
ТИРОТРОПНЫЙ ГОРМОН (ТТГ, тиротропин) усиливает биосинтез тиреоидных гормонов (тироксина и трийодтиронина), их поступление в кровь, способствует гиперпластическим процессам в железистой ткани щитовидной железы. Для практического применения выпускается препарат тиротропин, представляющий собой очищенный экстракт передней доли гипофиза убойного скота. Активность выражается в единицах действия — ЕД (используется биологическая стандартизация). Применяется в сочетании с препаратами гормонов щитовидной железы при недостаточности щитовидной железы, а также для дифференциальной диагностики микседемы. В последнем случае по степени поглощения радиоактивного йода щитовидной железой на фоне действия тиротропина определяют, связана микседема с первичным поражением щитовидной железы или с недостаточностью гипофиза. Фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ) стимулируют деятельность половых желез и носят название гонадотропных гормонов. Соотношение концентрации ФСГ и ЛГ в гипофизе взрослых людей примерно 3:1. У женщин это соотношение может смещаться до 1:1. ФСГ активирует у женщин рост фолликулов яичников, а у мужчин — рост эпителия семенных канальцев. ЛГ у женщин способствует овуляции и развитию желтого тела в яичниках, а у мужчин стимулирует рост и функцию интерстициальных клеток (клетки Лейдига) в семенниках и сперматогенез. В качестве препарата с фолликулостимулирующей активностью используют ГОНАДОТРОПИН МЕНОПАУЗНЫЙ (пергонал, менотропин). Выделяют его из мочи женщин, находящихся в менопаузе. Применяют гонадотропин менопаузный при выраженном недоразвитии фолликулов, недостаточности эстрогенов, а также при гипогонадизме у мужчин. Вводят внутримышечно. В качестве лекарственного препарата с лютеинизирующим действием применяют ГОНАДОТРОПИН ХОРИОНИЧЕСКИЙ (пролан, хориогонин), продуцируемый плацентой. Получают из мочи беременных женщин. Активность его определяется методом биологической стандартизации в единицах действия (ЕД). Женщинам препарат назначают при нарушении менструального цикла, при некоторых видах бесплодия, мужчинам — при явлениях гипогенитализма, полового инфантилизма, при крипторхизме. Вводят препарат внутримышечно. При его назначении могут возникать аллергические реакции. Из гипоталамуса был выделен и затем синтезирован гормон, стимулирующий высвобождение гонадотропных гормонов (лютеинизирующего и фолликулостимулирующего), — ГОНАДОРЕЛИН. Затем были синтезированы и другие агонисты гонадотпопин-релизинг-гормона (ГнРГ): ТРИПТОРЕЛИН (декапептил, диферелин), НАФАРЕЛИН, ЛЕУПРОЛИД, БУЗЕРЕЛИН (супрефакт-депо), ГОЗЕРЕЛИН (золадекс), ГИСТРЕЛИН, действующие подобно гонадорелину. Эти соединения, в терапевтических дозах вызывают уменьшение секреции гонадотропинов, что сопровождается значительным подавлением продукции эстрогенов и прогестерона в яичниках. Воздействие агонистов ГнРГ на систему гипофиз–яичники–эндометрий проявляется формированием "медикаментозной псевдоменопаузы". Менопауза носит временный и обратимый характер. Эти препараты оказались эффективными при лечении эндометриоза, преждевременного полового созревания и предменструального синдрома, а также в качестве вспомогательных препаратов для индукции овуляции у женщин и при лечении рака предстательной железы у мужчин. Основное побочное действие агонистов ГнРГ обусловлено развитием гипоэстрогенного состояния: приливы, потливость, головная боль, сухость во влагалище, изменение либидо, смена настроения, депрессия, изменение размеров молочных желез. Наблюдается потеря кальция с мочой, как это обычно наблюдается у женщин в постменопаузальном периоде, что может привести к изменениям костной ткани – остеопорозу. Агонисты ГнРГ выпускаются в следующих формах: 1) эндоназальный аэрозоль (нафарелин, бузерелин); 2) ежедневные подкожные инъекции (трипторелин, бузерелин); 3) депо – одна инъекция в 1 или 3 мес. (гозерелин, лейпрорелин, трипторелин). Орально препараты не применяются, так как легко расщепляются и инактивируются в желудочно-кишечном тракте. В виде эндоназального аэрозоля используется нафарелин ацетат (в дозе 400–800 мг/день, каждая инсуфляция содержит 200 мг). Следует учитывать, что характер влияния препаратов группы гонадорелина зависит от принципа дозирования. Если их вводить прерывисто, создавая волнообразный («пульсирующий») характер кривой концентрации, аналогичный наблюдаемому в физиологических условиях, возникает стимулирующий эффект. При создании стабильной концентрации этих препаратов в крови продукция гонадотропных гормонов гипофиза подавляется. Гонадорелина гидрохлорид (декапептид) используют обычно для диагностики и лечения гипогонадизма. Леупролида ацетат (нанопептид) и аналогичные препараты используются для подавления секреции гонадотропных гормонов (создается постоянная концентрация препарата в плазме крови), например при раке предстательной железы. Синтезирован ингибитор секреции гонадотропных гормонов гипофиза, получивший название ДАНАЗОЛ (данол). Это синтетический препарат, который относится к производным 17а-этинилтестостерона. Является частичным агонистом, связывающимся с андрогенными, гестагенными и кортикостероидными рецепторами. Снижает функцию яичников и вызывает атрофию эндометрия в матке и эктопических очагах при эндометриозе. Снижает сперматогенез. Применяется при эндометриозе, гинекомастии, маточных кровотечениях.
РИС, 49 Влияние фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ) на менструальный цикл Лактотропный гормон или пролактин ( ПРЛ) также относится к группе гонадотропных гормонов, так как стимулирует функцию желтого тела (лютеотропный гормон). Однако основным физиологическим эффектом ПРЛ является его способность активизировать секрецию молочных желез путем непосредственного воздействия на них. Препарат лактотропного гормона лактин получают из гипофизов убойного скота. Назначают его для повышения лактации в послеродовом периоде. Промежуточная часть гипофиза у человека недоразвита. Клетки промежуточной части гипофиза ответственны за секрецию меланостимулирующего гормона (МСГ или интермедина). Во время беременности и при недостаточности коры надпочечников (в этих случаях нередко наблюдаются изменения пигментации кожи) количество меланостимулирующего гормона в гипофизе возрастает. Секреция интермедина регулируется рефлекторно под влиянием действия света на сетчатку глаза. Он принимает участие в регуляции движения клеток черного пигментного слоя в сетчатке, что предохраняет сетчатку от интенсивного раздражения. Гормонами задней доли гипофиза являются ВАЗОПРЕССИН (антидиуретический гормон) и ОКСИТОЦИН. Однако в задней доле гипофиза эти гормоны не образуются, а лишь накапливаются и подвергаются своеобразной трансформации. Образование вазопрессина и окситоцина происходит в нейросекреторных клетках супраоптических и паравентрикулярных ядер переднего таламуса (гипоталамуса). По химической структуре все гормоны передней доли гипофиза являются белками. Секреция вазопрессина усиливается при уменьшении объема плазмы и повышении ее осмотического давления. При обратных изменениях секреция вазопрессина уменьшается. В физиологических количествах АДГ усиливает реабсорбцию воды в дистальных отделах почечных канальцев, что ведет к уменьшению диуреза. При избыточной секреции (в количествах, превосходящих физиологические) вазопрессин (АДГ), с одной стороны, повышает артериальное давление путем стимуляции сокращения гладкой мускулатуры сосудов, а с другой — стимулирует сокращение гладкой мускулатуры кишечника. Окситоцин стимулирует сокращения матки, усиливает лактацию. Стимуляция лактации обусловлена главным образом усилением под влиянием окситоцина сокращения млечных протоков. Задание 3. Сопоставьте препараты: 1) Менотропин (пергонал) – гонадотропин менопаузный, 2) Метродин, 3) Человеческий хорионический гонадотропин - и действие гонадотропинов: А) проявляет фолликулостимулирующее, лютеонизирующее действие, содержится и добывается из мочи менопаузных женщин, Б) проявляет фолликулостимулирующую активность, В) проявляет фолликулостимулирующее, лютеонизирующее действие, содержится и выделяется из мочи беременных. Задание 4. Сопоставьте препараты и основные эффекты гормонов гипофиза: а) кортикотропин, б) соматотропин, в) менотропин, г) вазопрессин д) окситоцин 1. секретируется в передней доле, стимулирует продукцию и секрецию адренокортикостероидов. 2. стимулирует белковый, жировой, углеводный обмен приводит к увеличению клеток, органов, соединительной ткани, скелета. 3. увеличивает рост фолликула в яичнике и вызывает образование жёлтого тела, подобно ФСГ и ЛГ. 4. суживает сосуды и антидиуретической активностью, действует на дистальные почечные канальца, увеличивая реабсорбцию воды. 5. стимулирует сокращение матки, играет важную роль в родах. Задание 5. Сопоставьте препараты и показания к применению гормонов гипофиза: а) кортикотропин, б) соматотропин, в) менотропин, г) вазопрессин д) окситоцин 1. используется для диагностики первичной и вторичной почечной недостаточности. 2. используется для длительной терапии детей с недостаточным ростом вследствие нарушения выработки гормона. 3. у женщин для овуляции и наступления беременности при ановуляторных нарушениях, не связанных с яичниками. У мужчин – для сперматогенеза. 4. используется для терапии несахарного неврогенного диабета, при послеоперационной атонии кишечника. 5. используется для вызывания и усиления сокращений матки, профилактики послеродового кровотечения. Задание 6. Опишите действие женских половых гормонов
РИС. 52 Локализация яичников Яичники — парный орган, расположенный в полости малого таза на заднем листке собственной связки. Длина каждого яичника 3—4 см, ширина 2—2.5 см, масса 6—7 г. Поверхность яичника представлена слоем клеток зародышевого эпителия. Под ним находится плотная соединительнотканная капсула (белочная оболочка). Яичник состоит из двух веществ—наружного коркового и внутреннего мозгового.
РИС 53 Яичниковый цикл Место вхождения сосудов в яичник называют его воротами. В воротах яичника находятся гнезда клеток, напоминающих гландулоциты яичка (клетки Лейдига).Эти клетки могут выделять андрогены. В корковом веществе располагаются половые клетки — яйцеклетки (фолликулы), которые находятся на различных стадиях развития. К моменту полового созревания: количество фолликулов составляет около 40 000. С наступлением половой зрелости лишь незначительная часть фолликулов поочередно развивается до зрелого фолликула — везикулярного яичникового фолликула (граафов пузырек). Остальные фолликулы подвергаются обратному развитию, не достигнув стадии везикулярного яичникового фолликула. Продолжительность созревания фолликула составляет 12—14 дней, фолликул, содержащий увеличенный овоцит, переместившись к поверхности яичника, лопается (овуляция). Последняя происходит между 14-м и 16-м днями менструального цикла. Овоцит выделяется в брюшную полость, а затем попадает в маточные трубы, где подвергается оплодотворению.
Рис. 54. Выход яйцеклетки из фолликула (овуляция) На месте везикулярного яичникового фолликула образуется желтое тело. В яичнике вырабатываются два женских половых гормона — прогестерон и эстрадиол.
РИС 55 Желтое тело Желтое тело продуцирует прогестерон. Немного прогестерона продуцирует также и зреющий фолликул. При наступлении беременности прогестерон образуется также в плаценте. Прогестерон создает в матке условия к восприятию оплодотворенной яйцеклетки и вынашиванию плода, тормозит сократительную мышечную возбудимость матки, стимулирует рост альвеол в молочных железах, подавляет действие эстрогенов на слизистую оболочку матки в менструальном цикле. В печени прогестерон превращается в прегнандиол, который соединяется с глюкуроновой кислотой и выделяется с мочой. При отсутствии оплодотворения яйцеклетки желтое тело функционирует в течение 10-—12 дней, а затем подвергается обратному развитию и наступает менструации. Она длится обычно 3—5 дней. Продолжительность менструального цикла индивидуальна и составляет 21—24—28— 30 дней. При оплодотворении яйцеклетки желтое тело функционирует в течение 3—4 мес. и носит название желтого тела беременности. В конце беременности оно также подвергается обратному развитию.
РИС 56 Менструальный цикл Наибольшее количество эстрогенов продуцируют клетки созревающего фолликула, окружающие яйцеклетку. В небольших количествах эстрогены продуцируются в желтом теле и в сетчатой зоне коры надпочечников. Наиболее активным эстрогеном является эстрадиол. Гормональными свойствами обладают также и продукты метаболизма эстрадиола — эстрон и эстриол (наименее активный). Эстрогены способствуют увеличению размеров матки, влагалища, пролиферации эндо- и миометрия, обеспечивают развитие женских вторичных половых признаков (развитие молочных желез, формирование действенной фигуры и соответствующих особенностей скелета) и ускоряют дифференцировку и окостенение скелета. Клетки яичника продуцируют небольшое количество андрогенов. Инактивация эстрогенов происходит в основном в печени. Из печени эстрогены поступают с желчью в кишечник, откуда частично всасываются в кровь. Выделение эстрогенов из организма происходит в основном с мочой (около 65%) и в небольшом количестве с калом (около 10%). Функция яичников находится под контролем гипоталамо-гипофизарной системы. В результате совместного действия ФСГ и малых количеств Л Г происходят рост и развитие фолликулов, а также образование и секреция ими эстрогенов. Овуляция наступает при возникновении овуляторного пика ЛГ, вызванного предовуляторным пиком эстрогенов. В свою очередь гормоны яичников, воздействуя на гипоталамические центры, продуцирующие рилизинг-факторы, регулируют секрецию гипофизом гонадотропных гормонов. Малые количества эстрогенов стимулируют секрецию ФСГ, а большие (физиологические) — тормозят ее.
Рис. 57. Созревающий фолликул 1 - яйцеклетка; 2 - яйценосный бугорок; 3 - зернистая оболочка фолликула; 4 - соединительно-тканная оболочка фолликула; 5 - место разрыва фолликула Усиление секреции ЛГ из гипофиза происходит под влиянием низкого уровня прогестерона, а торможение ее — под влиянием высокого уровня прогестерона. Задание 7. Перечислите показания к применению половых гормонов, учитывая, что в медицине используются натуральные и синтетические стероиды. Эстрогены: эстрол, эстрадиол. Синтетические стероиды: этинилэстрадиол, эстранол (входит в оральные контрацептивы), синестрол (используется при эстрогенной недостаточности). Эстрогены испытывают на кастрированных белых мышах или крысах и оценивают их по способности вызывать течку (эструс). О действии эстрогенов судят по характеру мазка из содержимого влагалища животного. В период покоя (анэструс) в мазке определяются слизь, лейкоциты и единичные эпителиальные клетки с ядрами. В период течки в мазке обнаруживается большое количество безъядерных ороговевших эпителиальных клеток. Одна единица действия (1 ЕД) соответствует активности 0,1 мкг эстрона. Из эстрогенов стероидного строения в медицинской практике применяется ЭСТРОН (фолликулин), получаемый из мочи беременных женщин или беременных животных, а также ЭСТРАДИОЛ. Эстрадиол используют в виде эфиров — бензоата, дипропионата, валерата. Эстрадиола дипропионат активнее эстрона и действует значительно продолжительнее. Так, если эстрон назначают ежедневно, то эстрадиола дипропионат — 1 раз в 2—4 дня. Вводят эстрон и эфиры эстрадиола внутримышечно в масляных растворах. При приеме внутрь они неэффективны, так как быстро разрушаются в печени. Существенно отличается от названных средств полусинтетический препарат ЭТИНИЛЭСТРАДИОЛ (микрофоллин). Это наиболее активный эстроген. Если активность эстрона условно принять за 1, то активность этинилэстрадиола соответствует 50. Кроме того, этинилэстрадиол эффективен при приеме внутрь, так как этинильная группировка предохраняет его от инактивации в печени. Продолжительность действия препарата невелика (принимают по 1 таблетке 1—2 раза в день). Полусинтетический эстроген местранол в организме превращается в этинилэстрадиол. Принимают его внутрь. Он входит в состав ряда контрацептивных препаратов. При энтеральном введении эффективны также синтетические средства нестероидной структуры, обладающие эстрогенной активностью. Одно из них — производное гексана СИНЭСТРОЛ (гексэстрол). По активности он аналогичен эстрону. Назначают его внутрь и внутримышечно. Применяют эстрогены при недостаточной функции яичников (при нарушении менструального цикла — аменорее, дисменорее, при посткастрационных расстройствах), для подавления лактации в послеродовом периоде. Эстрогены (например, синэстрол) используют в комплексной терапии больных раком предстательной железы, а также раком молочной железы (у женщин старше 60 лет). Эстрогены входят в состав комбинированных контрацептивных средств. Заместительная гормональная терапия широко используется при климактерических расстройствах или при хирургическом удалении яичников. С этой целью применяют либо чисто эстрогенные препараты — прогинова (содержит эстрадиола валерат), климара (пластырь, содержащий эстрадиол и обеспечивающий необходимый эффект в течение 7 дней), либо сочетания эстрогенов с гестагенами (гестагены добавляют для предотвращения гиперплазии эндометрия, которую вызывают эстрогены). Одним из таких комбинированных препаратов является климонорм (9 таблеток содержат эстрадиола валерат, 12 таблеток содержат эстрадиола валерат + левоноргестрел). В этом препарате дозы эстрогена и гестагена подобраны таким образом, чтобы сохранить положительное влияние эстрогенов на обмен липидов, сердечнососудистую и центральную нервную системы, усилить их антирезорбтивное действие на кости и одновременно обеспечить защиту эндометрия от развития гиперпластических процессов. В пременопаузе или при хирургическом удалении яичников в молодом возрасте обычно назначают двухфазные препараты в прерывистом режиме. В постменопаузе целесообразно использовать непрерывный режим приема. Для этого существует препарат климодиен, который содержит равные количества эстрадиола валерата и ДИЕНОГЕСТА — нового гестагена, который характеризуется благоприятным влиянием на обмен веществ и хорошей переносимостью. При длительном применении эстрогенов могут возникать маточные кровотечения. Вместе с тем эстрогены повышают свертываемость крови, что может быть причиной тромбоэмболии. Иногда наблюдаются отеки. При введении эстрогенов внутрь возможны тошнота, рвота, диарея. У мужчин эстрогены вызывают феминизацию, снижают либидо, половую потенцию. У женщин в возрасте до 60 лет при опухолях половых органов, молочных желез эстрогены противопоказаны. Их не рекомендуют вводить при эндометрите, склонности к маточным кровотечениям. Следует с осторожностью применять эстрогены при заболеваниях печени, почек. Антиэстрогены – КЛОМИФЕН, ТАМОКСИФЕН - назначают при раке молочной железы. Они представляют собой синтетические вещества нестероидной структуры. Принцип их действия заключается в связывании со специфическими рецепторами, благодаря чему они подавляют эффекты эстрогенов. В частности, они блокируют эстрогенные рецепторы, участвующие в регуляции функции гипоталамуса (высвобождение рилизинг-факторов лютеинизирующего и фолликулостимулирующего гормонов) и гипофиза (высвобождение гонадотропных гормонов). При этом нарушается отрицательная обратная связь и эта система активируется. В результате возрастает выделение гонадотропных гормонов, что приводит к увеличению размера яичников и повышению их функции. Исходя из этого, подобные препараты, например кломифена цитрат (клостильбегит), применяют в случае бесплодия у женщин. При недостаточности эстрогенов в климактерическом периоде используют также препараты дивина, дивитрен, индивина (содержат эстрадиола валерат и медроксипрогестерона ацетат, но в разных дозах) и дивигель (эстрадиола гемигидрат в форме трансдермального геля). Проведение заместительной гормонотерапии способствует не только снижению или устранению симптомов климактерия, но и оказывает профилактическое и лечебное действие в отношении остеопороза, который возникает при дефиците эстрогенов. Естественный ПРОГЕСТЕРОН, синтетические производные прогестерона – ОКСИПРОГЕСТЕРОНА КАПРОНАТ, МЕДРОКСИПРОГЕСТЕРОНА АЦЕТАТ, ЭТИСТЕРОН (прегнин), препараты с гестагенной активностью, являющиеся производными тестостерона, — НОРГЕСТРЕЛ, НОРЭТИНДРОН, НОРЭТИСТЕРОН, ДИМЕТИСТЕРОН так же используют в гинекологии. Все гестагены являются стероидами. Прогестерон влияет на эндометрий, подготавливая его к имплантации яйцеклетки (пролиферативная фаза переходит в секреторную). Он подавляет возбудимость миометрия, предупреждает овуляцию, способствует разрастанию железистой ткани молочных желез. Назначают внутримышечно, вводят ежедневно. При приеме внутрь он неэффективен. К гестагенам длительного действия относится оксипрогестерона капронат (гидроксипрогестерона капронат, гормофорт). Действие его наступает медленнее и продолжается 7—14 дней. Вводят внутримышечно в масляных растворах. Длительно действующим препаратом является также медроксипрогестерона ацетат. Вводят внутримышечно 1 раз в 14 дней. Назначают также энтерально. Прегнин (этистерон) уступает по активности прогестерону в 5—15 раз. Эффективен при приеме внутрь. Назначают обычно сублингвально. Таблетку держат под языком до полного рассасывания. Созданы антагонисты гестагенных гормонов — антигестагенные средства. Одним из таких препаратов является стероидное производное мифепристон. Для прерывания беременности по медицинским показаниям мифепристон часто назначают в сочетании с простагландинами. Это мотивируется тем, что на фоне мифепристона чувствительность миометрия к простагландинам повышается. Поэтому оба препарата применяют в небольших дозах, что позволяет существенно уменьшить частоту побочных эффектов каждого из них. Антигестагенные средства могут быть также использованы для нормализации менструального цикла.
.
РИС 58 Менструальный цикл
Противозачаточные (контрацептивные) средства для энтерального применения и имплантации применяются для регуляции рождаемости:1) комбинированные эстроген-гестагенные препараты;2) препараты, содержащие микродозы гестагенов.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-07-16; просмотров: 827; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.41 (0.013 с.) |