Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Стратегия и тактика антигипертензивной терапииСтр 1 из 18Следующая ⇒
І. Актуальність проблеми Гіпертензивні кризи супроводжують найбільш поширене захворювання органів кровообігу. Ускладнені гіпертензивні кризи несуть пряму загрозу життю хворого, інвалідизації. Гостра недостатність лівого шлуночка є ускладненням багатьох поширених хвороб серця, однією з основних безпосередніх причин смерті кардіальних хворих.
ІІ. Учбові цілі А. Студент повинен знати: щодо ускладнених гіпертензивних кризів: · визначення гіпертензивного кризу; · класифікацію гіпертензивних кризів Української асоціації кардіологів; перелік ураження органів-мішеней за ускладнених гіпертензивних кризів (УГК); · діагностичні критерії ураження органів мішеней; · загальні принципи лікування УГК; · особливості лікування, препарати, які рекомендуються, препарати, яких слід уникати за ускладнених гіпертензивних кризів: - гострою гіпертензивною енцифалопатією; - інсультом; - гострим коронарним синдромом; - гострою недостатністю лівого шлуночка; - розшаруванням аорти; - при еклампсії; - пов’язаних з гіперкатехоламінемією (феохромоцитома, відміна клофеліну); - алгоритм дій на догоспітальному та госпітальному станах; - подальше ведення хворих. щодо гострої недостатності лівого шлуночка: · етіологію; · патогенез; · симптоматологію серцевої астми (СА) та набряку легень (НЛ); · лікування СА та НЛ: - за нормального артеріального тиску; - за високого артеріального тиску; - за артеріальної гіпотензії. · подальше ведення хворих; · методики застосування: - нітрогліцерину сублінгвально та внутрішньовенно; · фуросеміду внутрішньовенно; · морфіну; · добутаміну; · допаміну; · еналаприлату. Б. Вміти · діагностувати, лікувати, визначатись щодо подальшого ведення хворих із вище згаданими варіантами ускладнених гіпертензивних кризів; · діагностувати, лікувати, визначатись щодо подальшого ведення хворих з СА та НЛ за різних рівнів артеріального тиску.
ІІІ. Зміст теми Витяг з Рекомендацій Української асоціації кардіологів з профілактики, діагностики та лікування артеріальної гіпертензії (2009) Гіпертензивний криз - це раптове значне підвищення AT від нормального або підвищеного рівня, яке майже завжди супроводжується появою чи посиленням розладів з боку органів-мішеней або вегетативної нервової системи.
Критеріями гіпертензивного кризу є: - раптовий початок; - значне підвищення AT; - поява або посилення симптомів з боку ор-ганів-мішеней. Класифікація кризів робочої групи Українського товариства кардіологів (1999) Залежно від наявності чи відсутності ураження органів-мішеней і необхідності термінового зниження AT виділяють: - ускладнені кризи (з гострим або прогресуючим ураженням органів-мішеней, становлять пряму загрозу життю хворого, потребують негайного, протягом однієї години, зниження AT); - неускладнені кризи (без гострого або прогресуючого ураження органів-мішеней, становлять потенційну загрозу життю хворого, потребують швидкого - протягом кількох годин - зниження AT). Ускладнені гіпертензивні кризи. Перебіг характеризується клінічними ознаками гострого або прогресуючого ураження органів-мішеней. Останнє може бути незворотним (інфаркт міокарда, інсульт, розшарування аорти) або зворотним (нестабільна стенокардія, гостра недостатність лівого шлуночка та ін. - табл. 19). Такі кризи завжди супроводжуються появою або посиленням симптомів з боку органів-мішеней. Вони небезпечні для життя хворого і потребують зниження тиску у термін від кількох хвилин до однієї години. Лікування здійснюється в умовах палати інтенсивної терапії із застосуванням парентерального введення антигіпертензивних препаратів. До цієї категорії відносять також ті випадки значного підвищення AT, коли загроза для життя виникає не через ураження органів-мішеней, а через кровотечу, найчастіше - в післяопераційний період. Неускладнені гіпертензивні кризи характеризуються відсутністю клінічних ознак гострого або прогресуючого ураження органів-мішеней, проте вони становлять потенційну загрозу життю хворого, оскільки несвоєчасне надання допомоги може призвести до появи ускладнень і смерті. Такі кризи супроводжуються, як правило, появою чи посиленням симптомів з боку органів-мішеней (інтенсивним головним болем, болями у ділянці серця, екстрасистолією) або з боку вегетативної нервової системи (вегетативно-судинні порушення, тремтіння, часте сечовиділення).
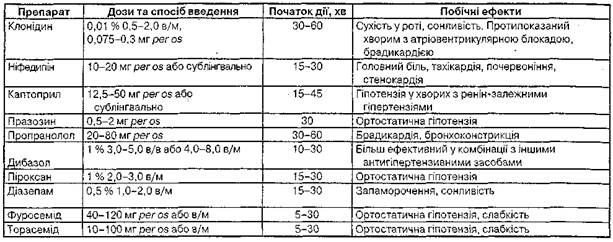
Підвищення CAT до 240 мм рт. ст. або ДАТ до 140 мм рт. ст. слід також розцінювати як гіпер-тензивний криз, незалежно від того, з'явилися симптоми з боку органів-мішеней чи ще ні, оскільки для кожного хворого воно є небезпечним. Загрозливим є також значне підвищення тиску в ранній післяопераційний період через ризик кровотечі. Усі ці клінічні прояви потребують зниження тиску протягом кількох годин. Госпіталізація не обов'язкова. Лікування здійснюється шляхом прийому антигіпертензивних препаратів через рот або внутрішньом'язових (підшкірних) ін'єкцій. Лікування кризів Ускладнені кризи. Будь-яка затримка лікування у разі ускладненого кризу може викликати необоротні наслідки або смерть. Лікування повинно починатися з внутрішньовенного введення одного із препаратів, наведених у табл. 20, З огляду на те, що ринок медикаментів в Україні безперервно поповнюється новими препаратами, в таблиці наведено практично всі сучасні засоби, що рекомендуються для лікування гіпертензії в екстрених ситуаціях, навіть ті, які ще не зареєстровано в Україні. Поряд з цим, з огляду на дефіцит ліків згаданої групи, наведено також засоби, які вже виходять з ужитку, і зарубіжними авторами не наводяться в рекомендаціях щодо лікування екстрених станів (клонідин, дибазол). У разі неможливості негайно здійснити внутрішньовенну інфузію до її початку можна застосувати сублінгвальний прийом деяких ліків: нітратів, ніфедипіну, клонідину, каптоприлу, р-адреноблокаторів та/чи внутрішньом'язову ін'єкцію клонідину, фентоламіну або дибазолу. Ніфедипін у деяких хворих може викликати інтенсивний головний біль, атакожнеконтрольо-вану гіпотензію, особливо у поєднанні з сульфатом магнію, тому слід обмежити його застосування у хворих, які добре реагували на цей препарат раніше (під час планового лікування). Перевагу слід надавати препаратам з короткою тривалістю дії (нітропрусид натрію, нітрогліцерин), оскільки вони дають керований антигіпер-тензивний ефект. Препарати тривалої дії небезпечні через можливий розвиток некерованої гіпотензії. Оптимальне зниження AT - на 25 % від початкового рівня. Більш різке зниження AT підвищує ризик ускладнень: зменшення мозкового кровообігу (аж до розвитку коми), коронарного кровообігу (виникає стенокардія, аритмія, інколи інфаркт міокарда). Особливо великий ризик ускладнень при раптовому зниженні АТ у хворих похилого віку з вираженим атеросклерозом судин мозку.
Таблиця 19 Ускладнені гіпертензивні кризи
Неускладнені кризи. У разі розвитку неус-кладненого кризу, як правило, нема необхідності у внутрішньовенному введенні препаратів. Таблиця 20 Парентеральна терапія ускладнених кризов
Примітка. В/в - внутрішньовенно; в/в - внутрішньом'язово.
Застосовують прийом усередину препаратів, що мають швидку антигіпертензивну дію, або внутрішньом'язові ін'єкції. У таких випадках ефективним є застосування клонідину (табл. 21). Він не викликає тахікардії, не збільшує серцевий викид, і тому його можна призначати хворим зі стенокардією. Крім того, цей препарат може застосовуватися у хворих з нирковою недостатністю. Клонідин не слід призначати хворим з порушенням серцевої провідності, особливо тим, які отримують серцеві глікозиди. Використовують також ніфедипін, який має здатність знижувати загальний периферійний опір, збільшувати серцевий викид і нирковий кровоток. Зниження AT спостерігається вже через 15-30 хв після його прийому, антигіпертензив-•ний ефект зберігається протягом 4-6 год. Таблиця 21 Препарати для лікування неускладнених кризів
Разом з тим слід зазначити, що Національний комітет США з виявлення, оцінки та лікування високого AT вважає недоцільним застосування ніфедипіну для лікування кризів, оскільки швидкість та ступінь зниження тиску при його сублінгвально-му прийомі важко контролювати, у зв'язку з чим підвищується ризик мозкової або коронарної ішемії (табл. 22). Інгібітор АПФ каптоприл знижує AT вже через 30-40 хв після прийому завдяки швидкій абсорбції в шлунку. Можна застосовувати також внутрішньом'язові ін'єкції клонідину або дибазолу. У разі вегетативних порушень ефективні седативні препарати, зокрема бен-зодіазепінові похідні, які можна використовувати per os або у вигляді внутрішньом'язових ін'єкцій, а також піроксан та дроперидол.
Таблиця 22 Лікування гіпертензивних кризів залежно від клінічних проявив
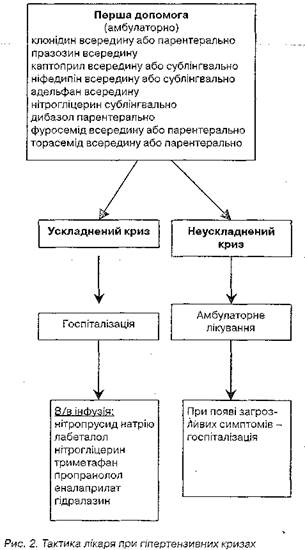
Для профілактики гіпертензивних кризів вирішальне значення має регулярна терапія хронічної гіпертензії. Лікування поліпшує перебіг захворювання і зменшує частоту ускладнень. Виявлення вторинних форм АГ на початку захворювання і диференційований підхід до їх лікування також є обов'язковою умовою їх попередження. Тактику лікаря при гіпертензивних кризах наведено на рис. 2.
В остром периоде инсульта Важнейшим достижением последнего десятилетия стало качественное изменение понимания роли антигипертензивной терапии как универсального направления стратегии защиты мозга. Многочисленными широкомасштабными проспективными исследованиями доказано, что своевременное адекватное лечение артериальной гипертонии (АГ) не только снижает риск первого инсульта, но и ассоциируется с существенным уменынением риска повторных нарушений мозгового кровообращения и развития когнитивных расстройств. Несмотря на ряд нерешенных и спорных вопросов, сегодня достигнуто определенное согласие относительно гипотензивной терапии при хронических формах цереброваскулярной патологии. Основными критериями выбора тактики лечения признаны тяжесть и длительность АГ, возраст больных, выраженность церебральных нарушенийи состояние проходимости сонных артерий. При этом у многих пациентов считается возможным достижение целевого уровня артериального давления (АД) менее 140/90 мм рт. ст. Группу риска гипоперфузионных церебральных осложнений составляют пациенты пожилого и старческого возраста, с выраженным стойким повышением АД (АГ 3-й степени), дисциркуляторной энцефалопатией III стадии, наличием гемодинамически значимых стенозов обеих внутренних сонных артерий свыше 70%. Для этих групп больных приемлемым может быть целевой уровень систолического АД 150-160 ммрт. ст.
Существующие противоречия между терапевтами и неврологами во взглядах на лечение АГ у больных с цереброваскулярными нарушениями обусловлены известным фактом нарушения ауторегуляции мозгового кровотока вследствие сосудистого гипертонического ремоделирования. При этом наблюдается сдвиг границ диапазона ауторегуляции мозгового кровотока вправо (в сторону более высоких значений АД) и происходит острый срыв реакций ауторегуляции у верхней границы этого диапазона при значительном дополнительном повышении АД либо у нижней границы — при неадекватном снижении АД. Максимально выраженные нарушения ауторегуляции мозгового кровотока регистрируются у больных в остром периоде инсульта и сопровождаются формированием зон, различающихся уровнем мозгового кровотока и возможностью его регуляции в зависимости от системного АД. Ядро инфаркта мозга отличается минимальными остаточными показателями кровотока — 5 мл/100 г/мин. В то же время в периинфарктной области, т.н. зоне ишемической полутени, обнаруживается прямая зависимость между показателями мозгового кровотока и перфузионным давлением, напрямую связанным с системным АД. Следовательно, поддержание оптимального уровня АД является важнейшим фактором нейропротекции. Поэтому дискуссия в отношении тактики лечения больных в остром периоде инсульта в первую очередь касается целевого уровня АД, сроков начала антигипертензивной терапии и темпа снижения повышенного АД, наличия церебропротективных эффектов у различных классов антигипертензивных препаратов с точки зрения их приоритетного использования. Заключение В 2008 г. в рамках Национального проекта «Здоровье» начата программа по совершенствованию оказания медицинской помощи больным с острым инсультом. К настоящему времени благодаря реализации мероприятий программы охват населения достиг 70 млн человек, то есть уже около 50% населения в случае необходимости получат качественную медицинскую помощь. Госпитализация пациентов с инсультом увеличилась почти в 2 раза, а число больных, не нуждающихся в посторонней помощи в повседневной жизни, после проведенного лечения увеличилось в 2,5 раза только за 8 месяцев 2009 г. За этот же период смертность от цереброваскулярных заболеваний снизилась почти на 8%, чего не наблюдалось в течение последних 10 лет. Эти отрадные результаты стали возможны благодаря внедрению действенных современных лечебных технологий. В настоящее время с позиций медицины, основанной на доказательствах, эффективным методом лечения инсульта является медикаментозный тромболизис при инфаркте мозга (класс I, уровень доказательности А), ранняя госпитализация больных в специализированный блок интенсивной терапии (класс I, уровень доказательности А), где осуществляются своевременная диагностика, лечение и предупреждение осложнений, способных негативно влиять на течение и исход заболевания. Комплекс проводимых мероприятий, направленных на поддержание жизненно важных функций и гомеостаза, обычно обозначают термином «недифференцированная, или базисная, терапия». Ее неотъемлемой частью является коррекция АД, поддержание оптимального уровня которого во многом предопределяет прогноз заболевания и жизни пациента. Основным принципом лечения АГ при острых цереброваскулярных заболеваниях является тщательный мониторинг уровня АД, который определяет тактику ведения больных и служит решению стратегической цели — уменьшению риска фатальных и нефатальных неврологических и сердечно-сосудистых осложнений, улучшению клинических исходов и функционального восстановления пациентов.
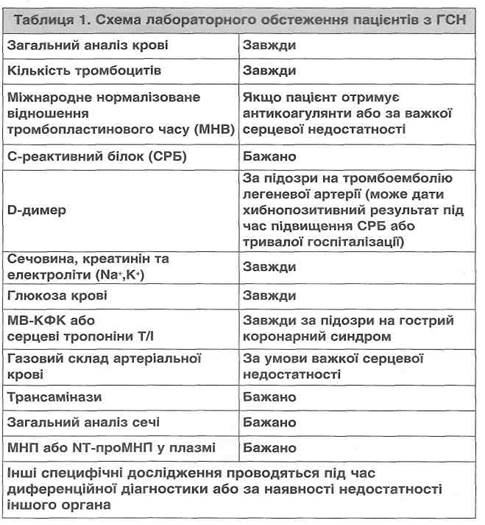
І. ВСТУП Метою цих клінічних рекомендацій є представлення раціональної діагностики та сучасного лікування гострої серцевої недостатності (ГСН) у дорослих пацієнтів. Разом із клінічними рекомендаціями з діагностики та лікування хронічної серцевої недостатності (ХСН) у дорослих вони становлять єдине ціле для вирішення практичних питань, що відносяться до проблеми серцевої недостатності (СН). Визначення ГСН визначається як швидке наростання кількості та важкості симптомів і скарг, характерних для порушення роботи серця. Вона розвивається без зв'язку з наявністю кардіологічної патології в минулому. Порушення функції серця можуть мати характер систолічної або діастолічної дисфункції, порушень серцевого ритму, змін переднавантаження і післянавантаження. Ці порушення часто загрожують життю і вимагають екстрених заходів. ГСН може розвиватися як гостре захворювання de novo (тобто у пацієнта без наявної раніше дисфункції) серця або як гостра декомпенсація ХСН. Класифікація за Кілліпом Клас І — СН і клінічних ознак її декомпенсації немає. Клас II — СН, до діагностичних критеріїв відносяться хрипи в легенях, ритм галопу, легенева гіпертензія, застій у легенях з наявністю вологих хрипів у нижніх відділах легенів (нижче кута лопатки) з одного або двох боків. Клас III — важка СН. Набряк легенів з вологими хрипами над усією їх поверхнею. Клас IV — кардіогенний шок. Гіпотензія — САТ<90 мм рт. ст., ознаки периферійної вазоконс-трикції — олігурія, ціаноз, рясне потовиділення. Клінічний синдром ГСН ГСН є клінічним синдромом, що проявляється зниженням серцевого викиду, тканинною гіпопер-фузією, підвищенням тиску заклинювання в легеневих капілярах (ТЗЛК) за лівошлуночкової недостатності, застійними явищами в тканинах. Серцева дисфункція може бути пов'язана із систолічною або діастолічною міокардіальною дисфункцією, гострою клапанною дисфункцією, перикардіаль-ною тампонадою, порушеннями серцевого ритму та провідності, змінами в системі переднавантаження та постнавантаження. Множинна екстракардіальна патологія також може призвести до ГСН внаслідок зміни навантаження на серце, наприклад: а) збільшення постнавантаження за наявності системної або легеневої гіпертензії, масивної тромбоемболії легеневої артерії; б) збільшення переднавантаження через збільшення об'єму крові та зниження виділення рідини за наявності патології нирок або ендокринної сис в) підвищення серцевого викиду за наявності інфекційних процесів, тиреотоксикози, анемії, хвороби Педжета. СН може ускладнювати наявну не ПАТОФІЗІОЛОГІЯ ГСН Оглушення міокарда Оглушенням міокарда називають міокардіальну дисфункцію (зниження скоротливої здатності міокарда) внаслідок гострої ішемії, що може зберігатися навіть за повного відновлення коронарного кровотоку. Інтенсивність і тривалість оглушення залежить від тяжкості та тривалості попереднього ішемічного епізоду. Гібернація Гібернацією («сплячий стан міокарда») називають порушення функції міокарда за наявності вираженого зниження коронарного кровотоку на фоні гемодинамічно значущого стенозу, в той час як клітини міокарда залишаються життєздатними. За поліпшення кровотоку та доставки кисню до тканин знижена скоротливість міокарда в зоні порушеного кровотоку відновлюється. Гібернація та оглушення міокарда можуть співіснувати. Гібернація відновлюється згодом за поліпшення кровотоку та оксиге-нації тканини, тоді як оглушення зберігає інотроп-ний резерв і піддається інотропній стимуляції. Ці механізми залежать від тривалості ішемії міокарда, і швидке відновлення кровотоку та оксигенації викликають зворотний розвиток цих змін. ДІАГНОСТИКА ГСН Діагностика ГСН базується на характерних скаргах і клінічній симптоматиці, підтверджених специфічними змінами ЕКГ, рентгенограмою органів грудної порожнини, біомаркерами і допплерів-ською ехокардіографією. ГСН потрібно класифікувати за описаними далі критеріями на систолічну та/або діастолічну дисфункцію, а також на лі-во/правошлуночкову недостатність із застоєм вище/нижче місця ураження. Діагностика ГСН · Підозра на гостру серцеву недостатність. Оцінка скарг і симптомів; · ЕКГ/мозковий натрійуретичний пептид/рентгенологічне дослідження; · Оцінка функції серця з використанням ехокар-діографії або інших візуалізуючих методик, визначення типу ураження серця; · Вибір дослідження (ангіографія, моніторинг параметрів гемодинаміки, катетер у легеневій артерії). Оцінка клінічного стану Наповнення правого шлуночка за наявності декомпенсованої серцевої недостатності зазвичай оцінюється шляхом виміру центрального венозного тиску (ЦВТ) у підключичних, яремних венах або правому передсерді. Якщо внутрішні яремні вени складно використати для цих цілей (наприклад, через наявність венозних клапанів), можна провести катетеризацію зовнішніх яремних вен. Необхідно з обережністю ставитися до інтерпретації підвищення ЦВТ за наявності ГСН, тому що воно може бути рефлекторним у відповідь на зниження венозної піддатливості, як і зростання жорсткості ПШ навіть за недостатнього його наповнення. Тиск наповнення лівих відділів серця опосередковано можна оцінювати під час аускультації. Вологі хрипи у легенях зазвичай свідчать про підвищений тиск. Застійні явища, їх тяжкість, рівень рідини в плевральних порожнинах мають бути виявлені або підтверджені рентгенологічним дослідженням. Електрокардіограма За ГСН ЕКГ досить рідко буває незміненою. У виявленні етіології ГСН може допомогти визначення ритму та ознак перевантаження серця. Якщо є підозра на гострий коронарний синдром, реєстрація ЕКГ обов'язкова. На ЕКГ можна виявити ознаки збільшення навантаження на лівий або правий шлуночок, передсердя, ознаки перикардиту, гіпертрофії шлуночків. Порушення ритму можна також виявити під час безперервного моніторингу ЕКГ. Лабораторне дослідження Лабораторні дослідження, які необхідно виконати за наявності ГСН, наведені в таблиці 1. Дослідження газового складу артеріальної крові (за Аструпом) дозволяє оцінити ступінь оксигенації (р02), дихальну функцію (рС02), кислотно-лужний стан (рН) та його порушення. Таким чином, це дослідження рекомендоване всім пацієнтам з важкою СН. Неінвазив-ні методи дослідження: пульсоксиметрія і визначення С02 у видихуваному повітрі можуть замінити дослідження за Аструпом, але не за станів, що супроводжуються малим викидом або вазоконстрик-торним шоком. Визначення мозкового натрійуретичного пептиду (МНП) у плазмі крові (речовина, що утворюється в шлуночках серця під час механічного розтягування його стінок і перевантаження об'ємом) використовується для виключення або підтвердження наявності ХСН у пацієнтів, госпіталізованих у стаціонар зі скаргами на задишку. Граничні значення становлять 300 пг/мл для МТ-проМНП та 100 пг/мл для МНП, однак під час визначення цих граничних величин до досліджень майже не включалися літні пацієнти. Під час розвитку набряку легенів значення МНП до моменту госпіталізації пацієнта можуть бути нормальними. Однак МНП має високе негативне прогностичне значення за умови виключення СН.
Різні клінічні стани можуть впливати на концентрацію МНП, наприклад ниркова недостатність і септицемія. Коли виявляють підвищену концентрацію, потрібне проведення подальших діагностичних тестів. Якщо ГСН підтверджена, підвищений уміст у плазмі МНП та МТ-проМНП надають важливу прогностичну інформацію. Ехокардіографія Проведення ехокардіографії незамінне для виявлення структурних і функціональних змін, що виникли внаслідок ГСН, а також за наявності гострого коронарного синдрому. Ехокардіографію з доп-плерівським дослідженням слід використовувати для вивчення моніторингу систолічної і діастоліч-ної функцій лівого і правого шлуночків, структури і функції клапанів серця, виявлення можливої патології перикарда, механічних ускладнень ГІМ та місця ушкодження. Серцевий викид визначається з використанням відповідних параметрів допплерів-ського дослідження на аорті і легеневій артерії. Крім того, за допомогою цього дослідження можна визначити тиск у системі легеневої артерії (за ступенем трикуспідальної регургітації), завдяки чому проводити моніторинг переднавантаження ЛШ. Інші методи дослідження За наявності патології коронарних артерій, наприклад нестабільної стенокардії або ІМ, важливим є проведення ангіографії та визначення необхідності реваскуляризаційних процедур, проведення яких значно поліпшує прогноз. ЦІЛІ ЛІКУВАННЯ ГСН Невідкладними цілями є зменшення клінічних симптомів і стабілізація гемодинаміки. Поліпшення параметрів гемодинаміки вимагає одночасного усунення задишки та/або слабкості. Такі тактичні покращання сприятливо позначаються на довготривалому прогнозі. Необхідно уникати навіть потенційного ушкодження міокарда. Дуже важливим є усунення інших клінічних симптомів, наявних у пацієнта. Зменшення маси тіла, посилення діурезу надзвичайно важливі за умови застійних і олігурич-них форм ГСН. Підвищення оксигенації крові, поліпшення функції печінки та нирок, нормалізація електролітного складу сироватки також важливі під час лікування ГСН. Концентрація МНП у плазмі може відображати гемодинамічне поліпшення, і необхідно домагатися зниження цього показника. Стосовно клінічних виходів важливими є показники тривалості внутрішньовенної інфузії вазо-активних компонентів, тривалість перебування в стаціонарі, час до необхідності повторної госпіталізації. Потрібно намагатися досягти зниження внут-рішньолікарняної і довгострокової летальності. Терапевтичні цілі при ГСН Клінічні · ↓ скарги (задишка та/або слабкість), · ↓ симптоматики, маси тіла, ↑ діурезу, ↑ оксигенації крові Лабораторні · Нормалізація електролітів сироватки крові і азоту сечовини та/або креатиніну, ↓ білірубіну, ↓ ІМНП у плазмі крові · Нормалізація глюкози крові Гемодинамічні · ↓ ТЗЛК<18ммрт. ст. · ↑ серцевого викиду та /або ударного об'єму Клінічні результати · ↓ тривалості перебування у відділенні інтенсивної терапії · ↓ тривалості госпіталізації, ↑ часу до повторної госпіталізації · ↓ смертності Організація лікування ГСН Найкращих результатів терапії пацієнтів з ГСН досягають за умови залучення спеціально підготовленого персоналу в спеціалізованих відділеннях-блоках реанімації та інтенсивної терапії кардіологічного профілю. Пацієнта з ГСН має лікувати досвідчений кардіолог, токож потрібен постійний доступ до максимальної кількості діагностичних обстежень - ехокардіографії, коронарної ангіографії, інвазивного моніторування гемодинаміки. Неінвазивний моніторинг У всіх пацієнтів, які перебувають у критичному стані, необхідно визначати AT. Зазвичай потрібний моніторинг AT, ЧСС, температури тіла, частоти дихання, параметрів ЕКГ Низку лабораторних досліджень час від часу необхідно повторювати, наприклад визначення електролітів, креатиніну, глюкози, маркерів запалення та інших метаболічних порушень. Необхідно обов'язково контролювати гіпокаліємію і гіперкаліємію. Використання сучасного автоматичного устаткування дозволяє проводити це швидко та чітко. Якщо стан хворого погіршується, необхідно збільшити частоту обстежень. Моніторинг ЕКГ (ЧСС, аритмії і сегмент ЗТ) необхідний у фазі гострої декомпенсації, особливо якщо ішемія та аритмія є наслідком гострої події. Підтримка нормального AT необхідна на початку лікування, і надалі визначення цього параметра потрібно проводити регулярно (наприклад, кожні 5 хв) доти, доки терапія вазодилататорами, діурети-ками або інотропними засобами не стабілізує цей показник. Надійність неінвазивного автоматичного плетизмографічного визначення AT висока за відсутності вираженої вазоконстрикції та високої частоти серцевих скорочень. Пульсоксиметр - простий неінвазивний пристрій, що визначає сатурацію гемоглобіну киснем в артеріальній крові (SaО2). Пульсоксиметрію потрібно проводити безперервно будь-якому пацієнтові, котрий перебуває в нестабільному стані, або за респіраторної підтримки з концентрацією кисню у вди-хуваному повітрі (FiО2) вищою, ніж у повітрі. Також необхідно проводити вимірювання цього показника через певні проміжки часу (щогодини) будь-якому пацієнтові, який отримує оксигенотерапію у зв'язку з гострою декомпенсацією. Серцевий викид і параметри переднавантаження моніторуються в неінвазивний спосіб із застосуванням допплерівських методик. Не існує доказів переваг якоїсь із цих методик під час моніторингу пацієнта, а також відомостей про обмеження їхнього використання. 7.2. Інвазивний моніторинг (табл. 2)
Артеріальний катетер Показаннями до введення артеріального катетера є необхідність безперервного аналізу артериального тиску внаслідок гемодинамічної нестабільності або за необхідності повторного лабораторного дослідження артеріальної крові Катетер у легеневій артерії Катетер у легеневій артерії (КЛА) є флотуючим балонним катетером, за допомогою якого можна виміряти тиск у ВПВ, правому передсерді, правому шлуночку, легеневій артерії, а також визначити серцевий викид. Сучасні катетери дозволяють визначати серцевий викид у напівбезперервний спосіб, оцінювати насичення киснем в змішаній венозній крові, кінцевий діастолічний тиск і фракцію викиду правого шлуночка. Хоча встановлення КЛА для діагностики ГСН зазвичай не потрібне, його можна використати для розмежування кардіогенних і некардіогенних причин у пацієнтів із супутньою патологією або захворюваннями легенів. КЛА також використовується для визначення тиску заклинювання в легеневій артерії (ТЗЛА), серцевого викиду та інших гемодинамічних параметрів як провідник для терапії за дифузних захворювань легенів і гемодинамічної нестабільності, незважаючи на проведене лікування. ТЗЛА не відображає кінцево-діастолічний тиск у ЛШ у пацієнтів з мітральним стенозом, аортальною ре-гургітацією (АР), міжпшуночковим шунтом, високим тиском у дихальних шляхах або надлишковою жорсткістю ЛШ за його гіпертрофії, цукрового діабету, фіброзу ендокарда, введення інотропних засобів, ожиріння, ішемії. Значна трикуспідальна регур-гітація, що часто виявляється у пацієнтів з ГСН, може також впливати на визначення серцевого викиду методом термодилюцїї. Використання КЛА рекомендується пацієнтам з гемодинамічною нестабільністю та незадовільною відповіддю на класичну терапію, а також у пацієнтів з комбінацією застою та гіпоперфузії. У цих випадках встановлення катетера необхідне для прийняття рішення щодо оптимальної інфузійної терапії та для контролю введення вазоактивних та інотропних засобів (табл. 2). ЗАГАЛЬНІ ПИТАННЯ ЛІКУВАННЯ ГСН Інфекції: пацієнти з вираженою ГСН зазнають різних інфекційних ускладнень, особливо часто з боку дихальної та сечовидільної системи, септицемії, нозокоміальних інфекцій, викликаних грампозитивними збудниками. Збільшення вмісту СРБ і погіршення загального стану можуть бути єдиними проявами інфекції — лихоманка часто відсутня. Ретельний контроль інфекції та підтримка цілісності слизових та шкіряних покровів є важливими завданнями лікування ГСН. За необхідності має бути призначена адекватна антибіо-тикотерапія. Цукровий діабет: розвиток ГСН асоційований з погіршенням метаболічного контролю. Дуже часто розвивається гіперглікемія, у такому випадку потрібно припинити прийом гіпоглікемічних препаратів, а глікемічний контроль здійснювати за допомогою інсулінів короткої дії залежно від умісту глюкози в крові. Нормоглікемія підвищує виживання пацієнтів із цукровим діабетом, які перебувають у критичному стані. Катаболізм: негативний енергетичний баланс є серйозною проблемою за наявності ГСН. Це є наслідком зниження надходження калорій з їжею через погіршення кишкового всмоктування. Аби уникнути катаболізму, слід підтримувати оптимальний баланс калорій та амінокислот. Концентрація альбуміну в сироватці крові та азотистий баланс також дозволяють моніторувати метаболічний статус. Ниркова недостатність: ГСН може викликати або спровокувати погіршення вже існуючої ниркової недостатності, тому необхідний ретельний моніторинг функції нирок. Збереження функції нирок має розглядатися як одна з цілей під час вибору терапевтичної стратегії у таких пацієнтів. Обґрунтування Використання ППТ здатне відновити функцію легенів і викликає підвищення функціонального залишкового об'єму. Зменшується жорсткість легенів, градієнт трансдіафрагмального тиску, знижується активність діафрагми. Все це призводить до зменшення роботи, що пов'язана з диханням і загальним зниженням метаболічних потреб в організмі. ФАРМАКОТЕРАПІЯ Терапія антикоагулянтами Антикоагулянти широко використовуються в лікуванні гострого коронарного синдрому незалежно від наявності СН. Це також стосується і фібриляції передсердь. Доказів ефективності призначення нефракціонованого гепарину або низькомолекулярних гепаринів у комплексі стартової терапії ГСН дуже мало. У великому плацебо-контро-льованому дослідженні із застосуванням підшкірних ін'єкцій 40 мг еноксапарину в терміново госпіталізованих пацієнтів, включаючи велику кількість суб'єктів із СН, виявлене зниження частоти венозних тромбозів за відсутності впливу на клінічну симптоматику. Необхідний ретельний моніторинг згортувальної системи крові при ГСН, тому що у таких хворих часто виявляють дисфункцію печінки. Низькомолекулярні гепарини протипоказані, якщо кліренс креатиніну становить менше 30 мл/хв. Нітрати Нітрати зменшують застій у легенях без несприятливої зміни ударного об'єму і потреби міокарда в кисні, що особливо важливо за наявності гострого коронарного синдрому. У низьких дозах вони викликають дилатацію тільки венозних судин, за умови збільшення дози — також і артерій, включаючи коронарні артерії. В адекватних дозах нітрати дозволяють зберегти баланс між дилатацією артеріального та венозного русла, що зменшує перед- і постнавантаження без погіршення тканинної перфузії. Стартову дозу нітратів можна прийняти всередину, однак внутрішньовенне введення цих препаратів також має хорошу переносимість, включаючи хворих з ГІМ. Показано, що титрування до максимальної гемодинамічно переносимої дози разом з низькою дозою фуросеміду є ефективнішим, ніж прийом тільки діуретиків у високих дозах. Нітрогліцерин випускається у формах для прийому всередину та інгаляційного введення (спрей нітрогліцерину 400 мкг (2 натискання) кожні 5-10 хв). Також є можливість сублінгвального використання (ізосорбіду динітрат 1 або 3 мг), за якого необхідний моніторинг AT. Внутрішньовенне введення нітратів (нітрогліцерин 20 мкг/хв зі збільшенням дози до 200 мкг/хв або ізосорбіду динітрат 1-10 мг/год) потрібно застосовувати в крайніх випадках під ретельним контролем AT, титруючи дозу для попередження гіпотензії. Особливу увагу слід приділяти застосуванню нітратів у пацієнтів з аортальним стенозом: їх призначають лише у випадках, коли таке лікування доцільне.
Антагоністи кальцію Дилтіазем, верапаміл і дигідропіридини протипоказані при ГСН. Показання ІАПФ не показані для ранньої стабілізації стану в пацієнтів з ГСН. Однак у хворих з групи високого ризику ІАПФ мають велике значення в ранньому лікуванні ГСН, ускладненої ГІМ. Ефекти і механізми дії
|
||||||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 93; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.138.114.154 (0.107 с.) |