Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Кафедра организации медицинского обеспечения населения в чрезвычайных ситуациях природного и техногенного характера и в военное времяСтр 1 из 6Следующая ⇒
Кафедра организации медицинского обеспечения населения в чрезвычайных ситуациях природного и техногенного характера и в военное время Зав. кафедрой – заслуженный работник высшей школы РФ, доцент Скударь Е.Л. Дисциплина: МЕДИЦИНСКОЕ ОБЕСПЕЧЕНИЕ МЕРОПРИЯТИЙ ГРАЖДАНСКОЙ ОБОРОНЫ
Техника выполнения основных лечебно-профилактических мероприятий в отряде первой медицинской помощи Окончательная остановка кровотечения Перевязка сосудов в ране осуществляется при наложенном кровоостанавливающем жгуте или при прижатом сосуде на протяжении. Рану расширяют крючками, удаляют гематому и отыскивают подлежащие перевязке кровеносные сосуды. Для более быстрого нахождения поврежденных сосудов несколько ослабляют прижатие магистральных стволов. Сопровождающие сосуды нервы выделяют и отводят в сторону с помощью ленты из перчаточной резины. Реже, например при кровотечении из ран головы, окончательную остановку кровотечения осуществляют путем наложения обкалывающих швов. Перевязку сосудов на протяжении производят в случаях, когда в ране трудно отыскать источник кровотечения, а также при выраженных изменениях и разрушениях сосудов в зоне травмы. Кислородная терапия При острой дыхательной недостаточности необходимо осуществлять кислородную терапию. Она должна быть длительной и непрерывной. Содержание кислорода во вдыхаемой газовой смеси не должно превышать 50—60 %. Применение чистого кислорода в течение более 4—5 ч может привести к нарушению транспортирования эритроцитами углекислого газа и токсическому поражению легочной паренхимы. Однако кратковременное применение чистого кислорода бывает необходимо, так как это приводит к повышению его содержания в крови на 10— 15 %, а в тканях на 50 %. Кислород необходимо увлажнять путем пропускания через воду, залитую в банку аппарата Боброва. Наиболее удобен и эффективен метод подведения кислорода через спаренные носовые катетеры. Последние, проводят через нижние носовые ходы так, чтобы их концы оказались в носоглотке. Это достигается введением катетеров в нос на глубину, равную расстоянию от мочки уха до крыла носа, что составляет приблизительно 8—10 см. При этом методе содержание кислорода во вдыхаемом воздухе составляет 30—45 % при скорости его подачи 6—7 л/мин. Такой поток достаточен для терапии острой дыхательной недостаточности и не вызывает у пораженного неприятных ощущений в течение 1—2 дней.
При закреплении носовых катетеров у входа в нос содержание кислорода во вдыхаемом воздухе повышается лишь на 5- 7%, а слишком глубокое их проведение, особенно у лиц, находящихся в бессознательном состоянии, часто приводит к попаданию кислорода в желудок, что может осложниться его растяжением и даже разрывом. Более высокая концентрация кислорода во вдыхаемой смеси достигается при использовании эндотрахеальной трубки или резиновой маски от дыхательного прибора или наркозного аппарата. Однако маска давит на лицо, имеет большое мертвое. пространство, в котором скапливается углекислый газ. Ингаляцию кислорода в связи с этим периодически приходится прерывать, что приводит к рецидиву гипоксемии. Применение этого метода оправдано лишь при высоких концентрациях кислорода под маской, но длительное вдыхание чистого кислорода может привести к кислородной интоксикации. Применение маски при бессознательном состоянии пораженного, кроме того, может привести к аспирационной асфиксии в связи с возможной рвотой и регургитацией. В некоторых случаях, особенно у детей и лиц в реактивном состоянии, целесообразно купирование гипоксемии 1'/2—2-часовыми сеансами дыхания под головным кислородным тентом емкостыо в 5—6 л, изготовленным из полиэтиленового мешка.
Новокаиновые блокады Новокаиновые блокады обеспечивают местное обезболивание, улучшение трофики тканей, неспецифическую патогенетическую терапию раневого процесса и других патологических состояний. В условиях ОПМ наиболее широкое применение могут найти вагосимпатическая, паранефральная, футлярные, проводниковые и внутрикостные пролонгированные блокады. При ожогах дыхательных путей и травмах грудной клетки показаны одно- и двусторонняя вагосимпатическая блокада, при повреждении органов живота и таза — двусторонняя паранефральная блокада; при повреждениях таза — внутритазовая по Школьникову —Селиванову — Цодыксу или внутрикостная пролонгированная по Полякову блокады; при повреждениях конечностей— футлярная блокада, в том числе из одной точки до кисти (полевой вариант), проводниковые и пролонгированные внутрикостные блокады. При закрытых переломах костей болевой синдром может быть снят введением раствора новокаина
Транспортная иммобилизация В ОПМ осуществляют транспортную иммобилизацию головы, позвоночника и конечностей, включая плечевой пояс и таз, если это не было сделано до ОПМ или если иммобилизация выполнена недостаточно качественно. Показаниями к транспортной иммобилизации являются переломы костей, обширные ранения мягких тканей, ранения магистральных кровеносных сосудов, повреждения суставов, ожоги, синдром длительного сдавления. Для транспортной иммобилизации могут быть использованы фанерные, лестничные, Дитерихса, пневматические, пластмассовые и другие транспортные шины, а также косилки иммобилизирующие вакуумные. Транспортные шины можно накладывать поверх одежды и обуви. При иммобилизации обнаженных участков тела применяют толстую ватную подкладку. При переломе шейных позвонков накладывают либо шину Башмакова (рис.4.), либо ватно-марлевый воротник по Шанцу. При переломах других отделов позвоночника пораженного укладывают на носилки иммобилизирующие вакуумные или производят иммобилизацию позвоночника с помощью шины Петрухова. При отсутствии шин пострадавшего эвакуируют на обычных носилках, желательно со щитом. Тучных пораженных укладывают на спину с валиком под поясничным лордозом, худых на спину или на живот, при необходимости с помощью ремней, бинтов или лямок фиксируют их к носилкам. Транспортную иммобилизацию при переломах ключицы осуществляют с помощью ватно-марлевых колец или подвешиванием конечности на косынке. Для устойчивого обездвиживания травмированных тканей конечностей шина должна фиксировать не менее двух суставов - одного выше и другого ниже места повреждения. В случаях перелома плеча транспортную иммобилизацию осуществляют с помощью предварительно отмоделированной лестничной типы. Плечо сгибают вперед примерно на 30° и слегка отводят от туловища, для чего в подмышечную впадину вкладывают завернутый в марлю ком ваты. Концы шины связывают между собой двумя кусками бинта, проходящими по передней и задней поверхностям грудной клетки на стороне, противоположной травме. Шину прибинтовывают марлевым бинтом, а руку подвешивают на косынке. При переломах таза, особенно с нарушением непрерывности тазово го кольца, эвакуацию производят либо на носилках иммобилизирующих вакуумных, либо на обычных носилках, предварительно туго сбинтовав таз с помощью широких бинтов, полотенец или простыней и придав нижним конечностям «положение лягушки». Для этого ноги несколько разводят, голени и бедра сгибают под углом 45°, под колени подкладывают изготовленную из лестничных шин шину Дерябина (рис.6.) или валик (рис.7).
Рис.4. Шина Башмакова
При переломах и других травмах бедра всю нижнюю конечность иммобилизируют шиной Дитерихса (рис.8). При повреждениях голени, голеностопного сустава и стопы транспортную иммобилизацию осуществляют с помощью отмоделированных лестничных или других шин, которые прибинтовывают бинтами. Шину накладывают от средней трети бедра до кончиков пальцев. Стопу фиксируют под прямым углом к голени, Плевральная пункция Пункция плевральной полости производится при клапанном пневмотораксе, гемотораксе и выпотном плеврите. Торакоцентез Торакоцентез производят при клапанном пневмотораксе, а также при значительном, особенно со сгустками и нагноившемся гемотораксе.
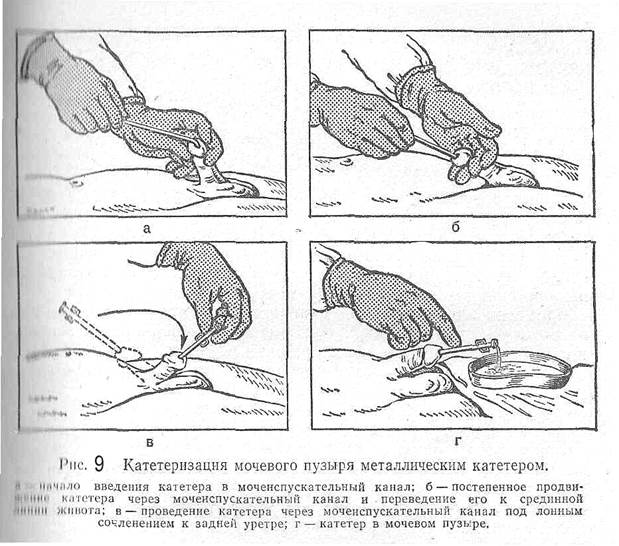
Ампутации Различают следующие способы ампутаций: круговой (одномоментный, двухмоментный, трехмоментный), лоскутный (однолоскутный, двухлоскутный) и костнопластический. Ампутации производят под общим или местным обезболиванием, чаще под жгутом. Наложение жгута противопоказано при анаэробной инфекции. В случаях, когда жгут не противопоказан, его накладывают проксимальнее уровня ампутации, не ближе 15—20 см от линии будущего разреза, так как иначе при ретракции мышц он может соскользнуть в рану. При ампутации у корня конечности наложенный жгут необходимо фиксировать, обведя его вокруг талии или груди. При невозможности наложения жгута производят предварительную перевязку магистральных сосудов. Можно выполнить ампутацию и с пальцевым прижатием магистрального сосуда. Ликвидация задержки мочи Острая задержка мочи с переполнением моченого пузыри может возникнуть за счет различных функциональных и морфологических причин. В таких случаях необходимо опорожнить мочевой пузырь путем катетеризации или пункции.
При оказании первой медицинской помощи в очаге химического поражения (ОХП) следует учитывать быстроту воздействия большинства современных ОВ и многих АХОВ. Поэтому пораженным химическим оружием она должна быть оказана в кратчайшие сроки. Например, при применении противником ФОВ и цианидов первая медицинская помощь пораженным должна быть предоставлена в течение первых минут с момента поражения. Мероприятия первой медицинской помощи пораженным в очаге химического поражения включает: Ø надевание противогаза на пораженного, введение антидота;
Ø проведение частичной санитарной обработки открытых частей тела и быстрейшую эвакуацию за пределы очага. Доврачебная помощь оказывается средним медицинским персоналом (фельдшерами, медицинскими сестрами) и дополняет первую медицинскую помощь в целях устранения расстройств, представляющих угрозу жизни пораженного, за счет использования табельных медицинских средств, аппаратуры для искусственной вентиляции легких и др. Необходимость в ее проведении возникает при асфиксии, острой сердечно-сосудистой недостаточности, шоке, судорогах, неукротимой рвоте. Доврачебная помощь, проводимая медицинскими сестрами и фельдшерами медицинских подразделений войск ГО и сохранившихся в очаге лечебных учреждений, включает в себя проведение следующих мероприятий: Ø вливание инфузионных сред; Ø введение симптоматических сердечно-сосудистых препаратов; Ø использование аппаратуры искусственной вентиляции легких; Ø повторное введение антидотов по показаниям и др. Первая врачебная помощь — это комплекс лечебно-профилактических мероприятий, выполняемых врачами общей практики, направленный на устранение последствий поражения, непосредственно угрожающих жизни пораженного, предупреждение возможных осложнений и подготовку пораженного к медицинской эвакуации. По срочности оказания мероприятия первой врачебной помощи разделяются на неотложные и те, которые могут быть отсрочены. К группе неотложных мероприятий первой врачебной помощи относятся: Ø устранение асфиксии путем отсасывания слизи, введения воздуховода, выполнения трахеостомии, устранение открытого пневмоторакса путем наложения окклюзионной повязки, пункция или дренирование плевральной полости при напряженном пневмотораксе; Ø устранение острой дыхательной недостаточности путем искусственной вентиляции легких, выполнения вагосимпатической или паравертебральной новокаиновой блокады; Ø остановка наружного кровотечения путем прошивания или перевязки сосуда в ране, наложением кровоостанавливающего зажима или тугой тампонадой раны, снятие ранее наложенных жгутов или временная рециркуляция крови в конечности при необходимости вторичного наложения жгута; Ø отсечение сегментов конечностей, висящих на кожном лоскуте при их неполных отрывах; Ø проведение противошоковых мероприятий путем восполнения кровопотери переливанием кровезаменителей, введения аналгетиков и сердечно-сосудистых средств, выполнения новокаиновых блокад, Ø катетеризация мочевого пузыря при задержке мочи или капиллярная пункция мочевого пузыря при повреждении уретры; Ø частичная санитарная обработка и смена обмундирования у пораженных стойкими отравляющими веществами, промывание желудка через зонд при пероральном отравлении; Ø введение антидотов, противорвотных, бронхорасширяющих и противосудорожных средств. К группе мероприятий первой врачебной помощи, которые могут быть отсрочены, относятся:
Ø введение столбнячного анатоксина и антибиотиков; Ø устранение недостатков транспортной иммобилизации; Ø выполнение новокаиновых блокад при травмах конечностей без признаков шока. Специализированная медицинская помощь - это комплекс лечебно-профилактических мероприятий, выполняемых врачами-специалистами с использованием специального оснащения и аппаратуры. Это высший вид медицинской помощи, который носит исчерпывающий характер. Квалифицированная и специализированная медицинская помощь пораженному населению оказывается в лечебных учреждениях больничной базы МС ГО загородной зоны, где осуществляется лечение пораженных до окончательных исходов и проведение реабилитационных мероприятий.
2. Формирования МСГО, работающие в очагах поражения (ОПМ, ОПВП) и порядок их подготовки к выполнению задач по медико-санитарному обеспечению пострадавшего населения. К формированиям МС ГО, предназначенным для оказания первой врачебной помощи населению в очагах поражения, относятся медицинские отряды (отряды первой медицинской помощи – ОПМ, отряды первой врачебной помощи - ОПВП). Они создаются местными органами здравоохранения на базе лечебно-профилактических учреждений городов и районов сельской местности независимо от их ведомственной принадлежности.
Численность личного состава ОПМ 143 человека, в том числе: Ø врачей - 9 человек; Ø среднего медперсонала - 63 человека. В составе ОПМ имеются следующие отделения: Ø приемно-сортировочное; Ø операционно-перевязочное; Ø госпитальное; Ø эвакуационное; Ø частичной санитарной обработки и дезактивации одежды и обуви; Ø медицинского снабжения (аптеки); Ø лабораторное; Ø хозяйственное. Из техники к ОПМ приписываются: 13 грузовых автомобилей, 1 легковой, 1 мотоцикл, подвижная электростанция, радиостанция Р-105 (Р-109). ОПМ, полностью укомплектованный кадрами и оснащенный табельным имуществом мобилизационного резерва, относится к формированиям повышенной готовности. За 24 часа работы ОПМ может оказать первую врачебную помощь 1000 пораженным. Крупным недостатком ОПМ является его громоздкость, низкая материальная и техническая готовность к действиям в условиях современной войны. Поэтому в настоящее время разработана перспективная модель нового мобильного медицинского отряда МС ГО (ММО) — бригадного состава, предназначенного для оказания первой врачебной помощи пораженным. ММО отличается компактностью и обладает более высокой мобильностью, чем ОПМ. Отряд первой медицинской помощи (ОПМ) является одним из основных подвижных формирований МС ГО, предназначенных для оказания первой врачебной помощи населению, пострадавшему от оружия массового поражения. На отряд первой медицинской помощи возлагаются следующие задачи: Ø ведение медицинской разведки в районе размещения ОПМ в загородной зоне, на маршруте движения и в очаге поражения; Ø проведение частичной санитарной обработки пораженных и частичной дезактивации их одежды и обуви; Ø прием, медицинская сортировка пораженных; Ø оказание первой врачебной помощи пораженным и неотложной хирургической (по жизненным показаниям) помощи (при возможности); Ø временная, госпитализация нетранспортабельных больных; Ø временная изоляция инфекционных больных и пораженных с острыми психическими расстройствами; Ø подготовка пораженных к эвакуации в лечебные учреждении загородной зоны; Ø проведение простейших лабораторных исследований и дозиметрического контроля; Ø обеспечение медицинским имуществом СД, работающих на закрепленных за ОПМ объектами; Ø организация питания пораженных, находящихся в ОМП; Ø ведение медицинского учета и отчетности. В очаге поражения отряд развертывается в сохранившихся зданиях на территории с допустимыми уровнями радиации с учетом наличия подъездных путей, необходимых для эвакуации пострадавших, а также обеспечения противорадиационной защиты личного состава ОПМ и пораженных. При ликвидации очага химического поражения отряд развертывается на незараженной территории с учетом направления господствующих ветров во избежание заноса ими ОВ. При ликвидации очага химического поражения в отряде дополнительно осуществляются следующие мероприятия:
Ø санитарная обработка с дегазацией одежды и обуви пораженных, поступающих из очага химического поражения; Ø быстрейшая, эвакуация пораженных, находящихся и транспортабельном состоянии; Ø организация наблюдения за лицами, подозреваемыми в контакте с ОВ или имеющими стертые признаки поражения; Ø защита личного состава отряда от ОВ, проведение полной санитарной обработки после окончания работы. При работе в очаге бактериологического поражения в зависимости от выполняемых задач на ОПМ может быть возложено: Ø развертывание временного инфекционного стационара и обеспечение его работы; Ø выявление температурящих путем подворных (поквартальных) обходов бригадами санитарных дружинниц; Ø осмотр и обследование врачебными бригадами выявленных больных; Ø проведение экстренной профилактики, санитарной обработки, дезинфекционных, дезинсекционных, дератизационных мероприятий; Ø организация эвакуации заболевших с использованием специально выделенного транспорта; Ø организация забора проб и направления их в бактериологическую лабораторию головной СЭС; Ø проведение среди населения санитарно-просветительном работы санитарно-гигиенического и противоэпидемического характера; Ø проведение медицинскому персоналу отряда, работающему в очаге бактериологического поражения, курса специфической профилактики и ежедневной термометрии; Ø усиление лечебно-профилактических учреждений. По окончании работы в очагах массового поражения отряд переводят на другие объекты спасательных работ распоряжением вышестоящего начальника МС ГО.
Аптеку. Сортировочно-эвакуационное отделение развертывается за счет приемно-сортировочного отделения и отделения эвакуации пораженных. В составе сортировочно-эвакуационного отделения развертываются: распределительный пост (РП);, приемно-сортировочные отделения для ходячих и носилочных больных; эвакуационные для ходячих и носилочных пораженных; Сортировочная площадка. Основными задачами РП являются: проведение дозиметрического контроля с целью выявления лиц, имеющих радиоактивное заражение кожных покровов и одежды выше
допустимых норм, и направление их в отделение частичной санитарной обработки и дезактивации одежды и обуви; выявление инфекционных больных и пораженных с психическими расстройствами и направление их соответственно в инфекционный изолятор или изолятор для психоневрологических больных; распределение пораженных на два потока — ходячих и носилочных и направление их в соответствующие помещения сортировочно-эвакуационного отделения; осуществляет наблюдение за окружающей средой, подает сигналы оповещения, а также регулирует подачу автотранспорта с пораженными на сортировочную площадку. РП развертывается при въезде в ОПМ на расстоянии 50—60 м от сортировочно-эвакуационного отделения. В состав РП входят медицинская сестра и 1—2 дозиметриста. С РП пораженные направляются: Ø в приемно-сортировочные палаты для ходячих (пораженные, способные двигаться самостоятельно и не имеющие заражения РВ); Ø на площадку частичной санитарной обработки и дезактивации одежды и обуви (пораженные, способные передвигаться самостоятельно, но имеющие заражение РП выше допустимой дозы). После проведения частичной санитарной обработки они направляются также в приемно-сортировочные палаты для ходячих; Ø в приемно-сортировочные палаты для носилочных (носилочные, не имеющие заражения РВ). Носилочные, зараженные РВ выше допустимых уровней, проходят частичную санитарную, обработку открытых частей тела и направляются также в приемно-сортировочные палаты для носилочных; Ø в инфекционный или психоневрологический изоляторы (больные с подозрением на инфекционные заболевания или с психическими расстройствами). Основными функциями сортировочно-эвакуационного отделения являются: Ø прием и регистрация пораженных; Ø медицинская (внутрипунктовая и эвакотранспортпая) сортировка и направление пораженных в соответствующие функциональные подразделения отряда; Ø оказание неотложной медицинской помощи пораженным; Ø вывоз пораженных своим транспортом с объектов ведения спасательных работ в ОПМ и подготовка пораженных к эвакуации в загородную зону. Приемно-сортировочные палаты развертываются в наиболее просторных помещениях, допускающих одновременный прием и размещение большого количества пораженных. В теплое время года прием и сортировку можно проводить на сортировочной площадке. Для удобства работы и увеличения пропускной способности отделения из его состава создаются 2—3 сортировочные бригады, что обеспечивает обслуживание двух потоков пораженных - ходячих и носилочных. В состав бригады для сортировки легкопораженных входят врач, медицинская сестра и медицинский регистратор, а для сортировки носилочных дополнительно в каждую бригаду придаются медицинская сестра и ре гистратор. Пораженных и больных, поступающих в ОПМ, регистрируют, заполняют на них первичную медицинскую карточку (рис.10). Правильное и четкое заполнение карточки обеспечивает своевременность и преемственность проводимых лечебных мероприятий в отделениях ОПМ и на последующем этапе медицинской эвакуации. Первичная медицинская карточка ГО является медицинским и юридическим документом. Для обозначения срочной медицинской помощи и некоторых особенностей поражения на карточке имеются цветные сигнальные полосы (верхняя красная, нижняя синяя, правая желтая и левая черная), что дает возможность медицинскому персоналу быстро ориентироваться в характере поражения и оказанной медицинской помощи. Медицинскую сортировку производит врач, который решает, нуждается ли пораженный в медицинской помощи в ОПМ, определяет ее очередность и в каком отделении ОПМ эта помощь должна быть оказана. Решение врача фиксируется сортировочными марками, обозначающими место и очередность дальнейшего направления пораженного (рис. 11). В результате сортировки пораженные распределяются на следующие основные группы: Ø нуждающиеся в оказании первой врачебной помощи по жизненным показаниям направляются в операционно-перевязочное отделение; Ø нетранспортабельные пораженные - направляются в госпитальное отделение; Ø не нуждающиеся в оказании первой врачебной помощи в ОПМ направляются в эвакуационные палаты; Ø легкопораженные - направляются в перевязочную для ходячих или в эвакуационные палаты; Ø нуждающиеся в изоляции — направляются в изолятор. Помимо регистрации и сортировки пораженных и больных, в приемно-сортировочных палатах исправляют дефекты оказания первой медицинской помощи и в некоторых случаях оказывают (не снимая повязки) первую врачебную помощь. За счет операционно-перевязочного отделения в приемно-сортировочной палате для ходячих развертывается перевязочная для ходячих пораженных. Из сортировочно-эвакуационного отделения пораженные эвакуируются в лечебные учреждения загородной зоны в соответствии с очередностью, устанавливаемой в функциональных подразделениях ОПМ на основании звакуационно-транспортной сортировки. В эвакуационных дли ходячих и носилочных осуществляется: Ø контроль за общим состоянием пораженных; Ø оказание неотложной медицинской помощи; Ø контроль за полнотой оформления медицинской документации на пораженных и эвакуационного паспорта; Ø подготовка пораженных к эвакуации. Ходячие пораженные в ожидании эвакуации в летнее время могут размещаться на улице на специально оборудованных площадках. Отделение частичной санитарной обработки и дезактивации одежды и обуви развертывает: Ø площадку (зимой помещение) для частичной санитарной обработки пораженных; Ø площадку для дезактивации одежды и обуви. Отделение должно развертываться с учетом направления ветра и иметь «грязную» и «чистую» половины. Операционно-перевязочное отделение развертывает: Ø операционную для работы одной хирургической бригады на 2—3 столах, операционная должна иметь предоперационную; Ø перевязочную для тяжелораненых для работы двух хирургических бригад на 5—6 столах; Ø перевязочную для легкопораженных для работы одной врачебной бригады (развертывается при сортировочно-эвакуационном отделении); Ø противошоковые палаты на 60—80 пораженных. Личный состав отделения для работы комплектуется в хирургические бригады. В состав каждой бригады входят: Врач-хирург, операционная сестра; 2 перевязочные сестры; медицинский регистратор; 2 санитара (санитарные дружинницы). Противошоковую палату следует размещать поблизости от операционной, так как пораженные в состоянии шока должны находиться под постоянным наблюдением хирурга. Мероприятия противошоковой терапии по назначению врача выполняет медицинская сестра. В перевязочных для носилочных производят хирургические вмешательства, кроме полостных операций (новокаиновые блокады, транспортную иммобилизацию, трахеотомию, отсечение конечности, висящей на кожно-мышечном лоскуте, пункцию мочевого пузыря). В перевязочной работает хирургическая бригада. Перевязочную для ходячих, как правило, развертывают на 1 перевязочный стол. Здесь производят осмотр, перевязку ходячих пораженных, иммобилизацию, введение антибиотиков, противостолбнячной и противогангренозной сывороток. В этой перевязочной может работать опытный средний медицинский персонал. Первичная хирургическая обработка ран в ОПМ не производится. Госпитальное отделение имеет: Ø палаты для нетранспортабельных больных (послеоперационных, с лучевой болезнью IV степени); Ø палата для агонирующих; Ø изолятор для инфекционных больных; Ø изолятор для психоневрологических больных; Ø палаты для рожениц. В госпитальном отделении осуществляется временное размещение и лечение нетранспортабельных больных, изоляция инфекционных и психически больных. На больных, задерживающихся в госпитальном отделении более суток, заполняют оборотную сторону первичной медицинской карточки ГО. Инфекционный изолятор развертывается на два вида инфекций (воздушно-капельную и желудочно-кишечную), Изолятор для больных с нервными и психическими расстройствами должен иметь все необходимое для фиксации пострадавших к носилкам, успокаивающие средства и т. п. При развертывании изоляторов необходимо предусмотреть, чтобы они находились в стороне от основных потоков пораженных. Больные в изоляторах задерживаются лишь до первой возможности их эвакуации в соответствующие профилированные больницы загородной зоны, Родильная (палата для рожениц) предназначена для женщин, у которых в очаге поражения по различным причинам могли начаться преждевременные роды. Лабораторное отделение развертывается вблизи госпитального отделения, на которое возложено: Ø дозиметрический контроль места размещения ОПМ; Ø проведение простейших клинических исследований крови и мочи; Ø дозиметрический контроль поступающих пораженных и полноты проведения частичной санитарной обработки и дезактивации одежды. Отделение медицинского снабжения (аптека) развертывает: Ø рецептурную (приемную) для приема требований и выдачи лекарственных средств; Ø помещение или выгородку (не менее 6 м.кв.) дли приготовления инъекционных растворов; Ø ассистентскую для приготовления лекарственных форм; Ø кубовую (стерилизационную-дистилляционную); Ø моечную для мытья посуды; Ø материальную для хранения медицинского имущества. Разрешается совмещать рецептурную с ассистентской и кубовую с моечной. Таким образом, аптека должна иметь 3—6 комнат. На отделение медицинского снабжения возлагается: Ø медицинское снабжение отделений ОПМ; Ø пополнение имуществом СД, работающих па объектах, с которых поступают пораженные в ОПМ; Ø организация заготовок и использование медицинского имущества, сохранившегося в очаге поражения; Ø ведение установленного учета и отчетности; Ø своевременная подача заявок на недостающее имущество; Ø ведение контроля за правильным хранением и расходованием медицинского имущества в отделениях ОПМ. Хозяйственное отделение организует: Ø приведение в порядок зданий, выбранных для развертывания ОПМ; Ø развертывание электростанций; Ø помощь отделениям ОПМ в развертывании; Ø изыскание дополнительного санитарно-хозяйственного имущества и мебели; Ø водоснабжение и питание личного состава ОПМ и пораженных, создание запасов обменного фонда белья и одежды; Ø обеспечение автотранспорта горюче-смазочными материалами; Ø организацию захоронения трупов умерших в ОПМ; Ø стирку халатов, белья и т. п. К выполнению некоторых работ могут быть привлечены легкопораженные до их эвакуации в загородную зону. Эвакуация пораженных из ОПМ в загородную зону осуществляется транспортом, специально выделяемым транспортной службой ГО. По мере скопления пораженных начальник ОПМ должен дать заявку начальнику МС ГО городского района на необходимое количество транспортных средств для эвакуации пораженных в загородную зону. При этом основным видом будет автомобильный транспорт, хотя эвакуация пораженных в загородную зону возможна железнодорожным, водным и авиационным транспортом. При использовании автотранспорта на каждую машину, выходящую из ОПМ, выдается эвакуационный паспорт, в котором указываются маршрут движения, номер автомашины, количество пораженных того или иного профиля и общее их количество, время отправления из ОПМ. После окончания поступления пораженных, оказания им первой врачебной помощи и их эвакуации в загородную зону начальник ОПМ должен доложить о выполнении поставленной ему задачи начальнику МС ГО городского района, по указаниям которого может быть осуществлено свертывание ОПМ и его передислокация в исходный район загородной зоны. По прибытии в исходный район ОПМ должен быть прежде всего приведен в готовность, после чего личный состав может быть использован для работы с одной из профилированных больниц до особого указания начальника МС ГО городского района.
Рис.11 Марки сортировочные медицинские. В целях четкого управления начальник ОПМ должен знать задачи ОПМ в тот или иной период. Для этого он с момента сбора личного состава ОПМ обязан поддерживать постоянную связь с начальником медицинской службы ГО городского района, используя все имеющиеся у него средства связи. До выхода в загородную зону используется городская телефонная сеть. В процессе выхода в загородную зону, в период размещения ОПМ в загородной зоне и приведения его в готовность, в ходе выдвижения к очагу поражения и во время работы ОПМ по приему пораженных и оказания им первой врачебной помощи начальник ОПМ, поддерживает связь со своим начальником по радио. Поддерживая постоянную и устойчивую связь с начальником МС городского района, начальник ОПМ получает от него необходимые приказы, указания и распоряжения и в установленные сроки докладывает о своих нуждах, о ходе выполнения распоряжений, принимаемых решениях. Это позволяет ему постоянно знать обстановку и принимать грамотные, обоснованные решения для правильного руководства работой.
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-27; просмотров: 328; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.226.104.250 (0.203 с.) |