Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Інфузійно-трансфузійна терапіяСтр 1 из 9Следующая ⇒
ІНФУЗІЙНО-ТРАНСФУЗІЙНА ТЕРАПІЯ Основи ізосерології та система груп крові
Успіх гемотрансфузії тісно пов'язаний із розвитком вчення про групи крові, в основі якої знаходиться антигенна система. На сьогодні відомо близько 500 антигенів крові, які створюють більше 40 різних антигенних систем. Всі антигени крові поділяються на клітинні і плазменні. Сьогодні відомо, що в еритроцитах крові знаходяться аглютиногени А і В та олігосахарид Н; останній знаходиться на еритроцитах групи 0 і не має антигенної детермінанти. У плазмі крові знаходяться аглютиніни α(анти-А) і β (анти-В). При взаємодії однойменних аглютиногенів з аглютинінами виникає реакція аглютинації. Кров вважається несумісною, якщо при змішуванні в ній є однойменні аглютиногени (АВ) і аглютиніни (αβ). Залежно від наявності в крові аглютиногенів і аглютинінів розрізняють чотири групи крові. Перша (І) група 0 (αβ) - еритроцити не містять аглютиногенів. У сироватці крові наявні лише обидва аглютиніни (α і β), здатні аглютинувати еритроцити трьох інших груп. Друга (II) група А (β) - еритроцити містять аглютиноген А, що аглютинується сироватками тих груп, у яких є аглютинін а. У сироватці є аглютинін Р, який аглютинує еритроцити крові, що містять аглютиноген В. Третя (III) група В (α) - еритроцити містять аглютиноген В, який аглютинується аглютиніном β. Аглютинін а сироватки аглютинує еритроцити груп крові, що мають аглютиноген А. Четверта (ІV) група АВ (0) - еритроцити містять аглютиногени АВ і аглютинуються сироватками трьох попередніх груп крові. У сироватці крові цієї групи немає аглютинінів, тому вона не аглютинує еритроцити інших груп крові. Слід відмітити, що аглютиноген А має свої підтипи, а тому, відповідно, група крові II (А) має підгрупи II (А1), II (А2), а група IV(AB) - IV(A1B) і IV (А2В). На сьогодні описані різні варіанти групового антигену В (В2, В3, Bw і ін), однак вони не мають суттєвого клінічного значення. Групи крові генетично зумовлені відповідним набором антигенів, що містяться в еритроцитах, лейкоцитах, тромбоцитах, плазмі, є постійними і не змінюються з віком, під впливом хвороби або інших причин. Слід пам'ятати, що тільки аглютиніни сироватки крові адсорбуються на поверхні еритроцитів (аглютиногенія), а останні склеюються і випадають в осад. Вираженість аглютинації залежить від титру (кількість аглютиногенів, аглютинінів, що дають реакцію аглютинації"), температури оточуючого середовища та інших факторів. Реакція між сироваткою і еритроцитами одного виду організмів, що приводить до склеювання еритроцитів, називається ізоаглютинацією. Склеювання еритроцитів одного виду тварин сироваткою другого називається ге-тероаглютинацією.
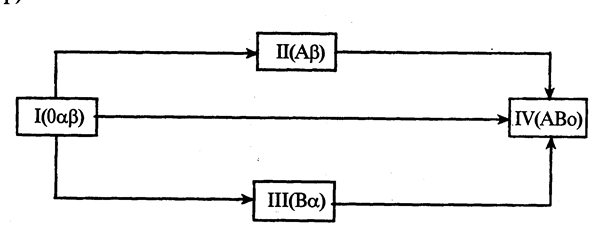
Клінічне значення сумісності груп крові Сучасні трансфузіологи нараховують декілька тисяч аглютиногенів та декілька сотень сироваткових аглютинінів (система MNSs; Р; Kell; Duffy; Kidd та ін.). А тому на сьогодні, слід вважати, що ідеальної групової сумісності крові не буває. У випадку переливання крові треба пам'ятати про правило Отенберга, згідно з яким аглютинуються еритроцити крові, що вливається (донора), а не хворого, оскільки аглютиніни крові, що вливається, розводяться в крові хворого і не можуть аглютинувати його еритроцити. Це дозволяє переливати в окремих випадках не тільки одногрупну кров, але і кров, еритроцити якої не можуть бути аглютиновані сироваткою крові хворого (рис. 1.5.2). Так, еритроцити першої групи не аглютинуються сироватками всіх груп, а тому кров І(0 αβ) групи може бути перелита будь-якому хворому (універсальний донор).
Рис. 1.5.2. Можливі варіанти переливання крові за правилом Отенберга.
ПОНЯТТЯ ПРО РЕЗУС-ФАКТОР Резус-фактор - це особливий антиген (ліпопротеїд), який вперше був виявлений в еритроцитах мавп породи макаки (Macacus rhesus). Він міститься у 85% людей, їх кров називають резус-позитивною. У інших 15% цей фактор відсутній, їхню кров називають резус-негативною. Резус-фактор є досить сильним антигеном. При переливанні резус-позитивної крові людям із резус-негативною кров'ю у них виробляються специфічні резус-антитіла, які викликають резус-конфлікт; посттрансфузійну реакцію; може розвинутись анафілактичний шок. Резус-антитіла виникають у людей із резус-негативною кров'ю протягом життя при імунізації їх резус-фактором людей із резус-позитивною кров'ю. При переливанні крові слід враховувати, що існує декілька типів резус-фактора. Для їх позначення використовують номенклатуру Віннера або Фішера-Рейса (Rho(D), Rh'(C), Rh"(E), d, c, е). Різні комбінації антигенів системи Rh на поверхні еритроцитів створюють 18 теоретично можливих фенотипів, тобто груп крові за системою Rh. Слід відмітити, що, на відміну від системи АВ0, у сироватці крові людей практично не буває природних антитіл системи Rh. Вони мають виключно імунний характер і утворюються в результаті Rh-несумісної трансфузії чи вагітності.
Найбільш активним із всіх антигенів є Rho(D). Залежно від його наявності чи відсутності кров людини поділяють на резус-позитивну (Rh+) і резус-негативну (Rh). У повсякденній практиці переливання крові обмежуються визначенням у реціпієнтів лише антигена Rho(D).
ГЕМОТРАНСФУЗІЙН1 ЗАСОБИ
Для лікування хворих використовують різні види цільної крові, її компоненти та препарати (табл. 1.5.3).
Таблиця 1.5.3 Гемотрансфузійні засоби
Цільна кров До цільної крові належить: 1) свіжа донорська кров, яку заготовляють на розчинах лимонокислого натрію, або на гепарині і переливають протягом 1-2 годин після забору у донора; 2) консервована донорська кров, яку заготовляють на одному із консервуючих розчинів (глюцигір, цитроглюкофосфат, цитроглюфад). Термін придатності такої крові 21-35 днів (залежно від консерванта); 3) аутологічна кров, яку попередньо заготовляють від хворих (реціпієнтів) і переливають під час операції, або здійснюють реінфузію власної крові, яка вилилася у черевину, плевральну порожнини під час травми або операції. Компоненти крові Еритроцитарна маса. її отримують із консервованої крові шляхом відділення плазми. Вона містить ту ж кількість гемоглобіну й еритроцитів, що і кров, але в значно меншому об'ємі. У ній менше цитрату, розчинених антигенів і антитіл, білкових факторів плазми, що зумовлює її меншу реактогенність. Еритроцитарну масу зберігають при температурі +4-6° С. Термін зберігання еритроцитарної маси залежить від консерванта. Еритроцитарна маса, заготовлена на розчині глюгициру або цитроглюкофосфату, зберігається 21 день, на розчині циглюфаду - до 35 днів. Основними показаннями до застосування еритроцитарної маси є значне зниження числа еритроцитів у результаті гострої або хронічної крововтрати.
Однак використання еритроцитарної маси з метою поповнення ОЦК на сьогодні вважається недоцільним, оскільки ЗО % перелитих еритроцитів через їх імунну несумісність одразу депонуються в мікроциркуляторному руслі, що підсилює наростання гемічної гіпоксії, а решта 70 % починають зв'язувати кисень тільки через 24 години. Виходячи з цього, показаннями до переливання еритроцитарної маси вважають рівень гемоглобіну нижче 75 г/л, гематокриту - 0,25 г/л, а в деяких випадках рівень гемоглобіну навіть нижче 50 г/л. При цьому об'єм перелитої еритроцитарної маси не повинен перевищувати 50 % від об'єму кро-вонаповнення. Якщо же наповнювати ОЦК тільки компонентами крові, то у пацієнта швидко розвивається ефект "заболоченої легені". Еритроцитарна маса може застосовуватися в комплексі з кровозамінниками та свіжозамороженою плазмою і дати більший ефект, ніж застосування цільної крові. Відмиті еритроцити - це відмиті 1-3-кратно в фізіологічному розчині (після видалення плазми) донорські еритроцити. Термін зберігання відмитих еритроцитів не більше 24 год. із моменту заготівлі (в холодильнику при температурі +4 °С), краще переливати в перші 3 год. Переливання відмитих еритроцитів показане у разі вираженої анемії та сенсибілізації організму хворого до факторів плазми крові донора. Лейкоцитарна маса - компонент крові, який містить переважно білі клітини крові. Лейкоцитарну масу отримують шляхом відстоювання крові або за допомогою цитофорезу. Випускається лейкоцитарна маса у флаконах по 50 мл. У цій кількості міститься одна доза лейкоцитарної маси, що відповідає кількості лейкоцитів у 500 мл крові. Під час переливання лейкоцитарної маси необхідно враховувати групову належність крові донора і реципієнта. Зберігати лейкоцитарну масу можна не довше однієї доби. Лейкоцитарна маса застосовується при лейкопеніях променевого й інфекційного походження, сепсисі, медикаментозних агранулоцитозах, для прискорення загоєння ран. Переливають лейкоцитарну масу з інтервалом 2-3 доби з швидкістю 30-40 крапель на хвилину. Тромбоцитарна маса складається із суспензії 60-70 % тромбоцитів у 40 мл плазми. Використовується зразу ж після заготівлі (extempore), зберігати її не можна. Тромбоцитарна маса широко використовується при тромбоцитопенідних кровотечах (хворобі Верльгофа, дефіциті тромбоцитів і т. ін.). Вливання ромбоцитарної маси прискорює час згортання крові та ретракції кров'яного густку. Переливання проводиться з врахуванням групової і резус-сумісності швидкістю 30-40 крапель на хвилину внутрішньовенно.
Свіжозаморожена плазма - найбільш ефективний вид плазми, що практично повністю зберігає свої біологічні функції, зокрема більшість факторів згортання крові (II, V, VII, VIII, X, XI, XII і XIII). Після заготовлення плазми її заморожують і зберігають при температурі - 20 °С протягом року. У ній зберігаються всі лабільні фактори системи гемостазу. Безпосередньо перед переливанням свіжозаморожену плазму розмножують у воді при температурі +37-38 °С. Розморожена плазма може зберігатись не більше 1 год. Свіжозаморожена плазма повинна бути однієї групи з кров'ю хворого за системою АВО. При відсутності одногрупної плазми в екстрених ситуаціях допускається переливання плазми групи ІІ(А) хворому з групою крові І(0), плазми групи ІІІ(В) - хворому з групою крові І(0) і плазми групи IV(AB) - хворому з будь-якою групою крові. Суха плазма виготовляється висушуванням у вакуумі при температурі +37-38 °С. Суха плазма зберігається до трьох років. Перед переливанням її розчиняють удвічі дистильованою водою або фізіологічному розчині хлориду натрію при температурі +37 °С. Переливання плазми показано хворим із травматичним шоком, кровотечами, при гіпопротеїнеміях тощо. Крім звичайної нативної, свіжозамороженої чи сухої плазми, виготовляють плазму спеціального призначення: антистафілококову, антигемофільну, антисиньогнійну та ін. Однак слід відмітити, що останнім часом до переливання нативної, свіжозамороженої та іншої плазми ставляться стримано. Це пов'язано з тим, що період сероконверсії при інфікуванні вірусами імунодефіциту людини триває майже півроку (П.М. Перехрестенко, 2002р.). Виходячи з цього, пропонується перехід до карантинізації плазми, суть якої полягає у невикористанні заготовленої тестованої плазми протягом 6 місяців, після чого здійснюють повторне обстеження донора, і тільки після отримання негативного результату перевірки на ВІЛ плазму, що зберігалася півроку, можна використовувати. Препарати крові Альбумін є основною фракцією плазми. З 400 мл плазми виготовляють 6 г білка, в тому числі 55-60% альбуміну. Альбумін виготовляють у вигляді 5, 15, 20, 25% розчинів. 5 % розчин застосовують для швидкого збільшення ОЦК, а 15-25 % - для корекції гіпопротеїнемії. Термін зберігання при температурі +4 °С - до 5 років. Використовують альбумін для лікування виснажених хворих, з вираженим зниженням білка в крові (при гіпопротеїнеміях), при зневодненнях організму (гіповолеміях), при опіковому шоку, анеміях. Протеїн - розчин білків плазми, випускається в дозах 100-200 мл. Містить 75-80 % альбуміну, 20-25 % альфа- і бета-глобулінів. Показання до переливання протеїну такі ж, як і для альбуміну. Кріопреципітат. Являє собою білкову фракцію плазми донорської крові. В одній дозі містить до 100 ОД антигемофільного глобуліну (VIII фактор згортання крові), фібриноген, а також фібриностабілізувальний фактор (XIII фактор). Препарат використовують при кровотечах, особливо при зменшенні кількості VIII і ХІІІ факторів згортання крові та гемофілії. Препарат розводять дистильованою водою в кількості вказаній на етикетці, вводять внутрішньовенно краплинно-струминним або струминним методом з урахуванням групової належності крові реципієнта. Після введення перших 5 мл розчину кріопреципітату з метою виявлення підвищеної чутливості у хворого здійснюють біологічну пробу. Оптимальна температура зберігання - 30°С (24 місяці).
Фібриноген виготовляється із свіжої донорської крові за допомогою висушування. Він містить активний антигемофільний глобулін. Випускається у флаконах по 250-500 мл, що містять 1-2г фібриногену. Термін придатності -2 роки. Перед вливанням фібриноген розводять удвічі дистильованій воді або ізотонічному розчині хлориду натрію. Застосовують при різних кровотечах, фібринолізі, синдромі ДВЗ, травматичному шоці. Імунобіологічні препарати виготовляють із донорської і плацентарної плазми шляхом активної імунізації донорів відповідним антигеном. Вони містять великий набір антитіл проти різних бактерій і вірусів. Одержаний препарат імуноглобуліну має високу специфічну активність проти відповідного збудника захворювання. Серед таких препаратів широко використовують антистафілококовий g-глобулін, поліглобулія, антирезус (Д), антигрипозний, антигепатичний імуноглобулін тощо. Всі імунологічні препарати випускають в ампулах по 1; 1,5; 5 мл і зберігають у холодильнику при температурі 2-Ю °С. Термін зберігання - до трьох років. Вводять за схемою внутрішньом'язово. Кровозамінники Кровозамінники - це препарати, які при введенні в організм хворого здійснюють лікувальний ефект, схожий до донорської крові (табл. 1.5.5). Кровозамінники в основному використовуються з метою корекції змін в організмі: підвищення артеріального тиску, дезінтоксикації, відновлення ОЦК, синтезу білкових фракцій крові тощо. Як правило, це плазмозамінні засоби. Залежно від дії всі кровозамінники поділяються на шість груп: 1. Кровозамінники гемодинамічної дії, їх ще називають протишоковими. Механізм їх дії спрямований на нормалізацію гемодинаміки, збільшення ОЦК. Крім цього, вони зменшують стаз і агрегацію еритроцитів, покращують реологічні властивості крові. До цієї групи кровозамінників відносяться: рефортан; стабізол; інфезол; поліфер; перфторан; реополіглюкін; реоглюман; желатиноль тощо. 2. Розчини дезінтоксикаційної дії: а) неогемодез; б) полідез, в) ентеродез і т.ін. Лікувальний ефект від дії цих розчинів зумовлений тим, що вони зв'язують токсини і виводять їх через нирковий бар'єр. Крім того, ці препарати поліпшують реологічні властивості крові, мікроциркуляцію і створюють умови для переходу внутрішньоклітинної рідини у судинне русло, що, в свою чергу, веде до збільшення ОЦК і покращання гемодинаміки. Останнім часом для дезінтоксикації використовують декілька лікарських засобів або один комплексний. Для їх виготовлення застосовують гомеопатичну технологію і компоненти рослинного, мінерального, тваринного походження, каталізатори, вітаміни, медіатори, ембріональні тканини тварин. Кровозамінні засоби Таблиця 1.5.5
3. Засоби для парентерального живлення. Вливання цих розчинів показано в тих випадках, коли хворий із тих чи інших причин не може приймати їжу або вона не всмоктується в шлунково-кишковому тракті. Препарати для парентерального живлення можна розділити на три групи: білкові, жирові та препарати для забезпечення вуглеводного обміну. Основний принцип, покладений в основу парентерального живлення, полягає у забезпеченні організму енергією, білками, жирами і вуглеводами, що дає змогу протистояти таким агресивним чинникам, як інфекція, опіки, травми та хірургічне втручання. На сьогодні розрізняють повне і часткове парентеральне живлення. Повне живлення передбачає введення в організм людини внутрішньовенно усіх компонентів, що забезпечують життєдіяльність. До білкових препаратів відносяться: а) гідролізин; б) амінопептид; в) інфузамін; г) поліамін; д) амінозол; та ін. Це в основному гідролізати, які виготовляються із сироваткових білків крові тварин і людини шляхом гідролізу ферментами, основами, кислотами. Вони являють собою суміш амінокислот і простих пептидів. Випускаються ці препарати у флаконах по 200-400 мл. Введення білкових препаратів створює позитивний азотний баланс - це "золоте правило" парентерального живлення. Відомо, що середня кількість азоту в білку становить 16 % (у 6,25 г білка міститься 1 г азоту). Якщо відома кількість азоту, що виділяється, можна вираховувати потрібну кількість білка. Для корекції жирового обміну застосовуються жирові емульсії - це білого кольору молокоподібні рідини. Для виготовлення жирових емульсій використовуються в основному жири рослинного походження. Випускаються жирові емульсії у флаконах по 400 мл. До них відносяться: інфузоліпол, ліпофундин, ліпомайз, інтраліпід, ліпофізан і т. ін. За допомогою жирових емульсій організм забезпечується необхідними жирними кислотами і жиророзчинними вітамінами. Для забезпечення вуглеводного обміну широко використовується в різних концентраціях глюкоза, кращими за глюкозу є фруктоза та інверсійний цукор (суміш глюкози з фруктозою). Кориснішим, ніж вуглеводи, джерелом енергії є спирти (етиловий спирт, сорбіт, маніт, ксиліт). 4. Регулятори водно-електролітного і кислотно-основного станів. З цією метою використовуються сольові кристалоїдні розчини: 0,85 % розчин хлориду натрію, розчин Рінгера-Локка (хлорид натрію 9 г, хлорид калію 0,25 г, хлорид кальцію 0,23 г, сода 0,2 г, глюкоза 1 г, вода 1000 мл), та осмодіуретики (манітол, сорбітол). Сольові розчини застосовуються в основному для корекції водно-електролітного обміну при зневодненні організму, інтоксикації, великих крововтратах. Вони швидко всмоктуються і виводяться з кров'яного русла й організму в цілому. 5. Кровозамінники-гемокоректори. Вони виконують одну з головних функцій крові - перенесення кисню. До них відносяться розчин модифікованого гемоглобіну (геленпол) та емульсії фторвуглецевої сполуки (перфторан, перфукол, флюсол-Д. Найчастіше використовують перфторан, який являє собою субмікронну емульсію на основі перфторорганічних сполук і має виражену газотранспортну функцію. Його можна переливати без урахування групи крові, він захоплює з дихальних шляхів у 3 рази більше кисню, ніж еритроцити, може зберігатися в холодильнику до 3 років. 6. Кровозамінники комплексної дії. Це комбіновані поліфункціональні розчини гемодинамічної і дезінтоксикаційної дії; дезінтоксикаційної дії в комплексі з амінокислотами тощо. Поєднання інфузій компонентів крові та плаз-мозамінників стало провідним принципом трансфузійної медицини, відомим як керована гемодилюція.
Біологічна проба Біологічну пробу проводять безпосередньо після венопункції шляхом струминного 3 разового вливання по 15 мл крові з інтервалом 3 хв (еритроцитарної маси, відмитих еритроцитів, плазми). Слід пам'ятати, що біологічна проба на сумісність у дітей виконується так само, як і у дорослих, триразово, але меншими порціями: дітям до 2 років - 2 мл, до 5 років - 5 мл, до 10 років - 10 мл, дітям, старшим 10 років, - по 10-15 мл. Для попередження згортання крові в голці під час трихвилинного інтервалу трансфузію можна продовжити рідкими краплями (по 20 крапель на хвилину ). Грубою помилкою є вливання вказаних доз крові не струминно, а краплинно: при краплинному вливанні можна перелити значно більшу кількість несумісної крові без вираженої реакції, але з наступним розвитком посттрансфузійного шоку. Під час біологічної проби слід ретельно спостерігати за станом хворого (скаргами, зовнішнім виглядом, диханням, пульсом). І тільки за відсутності клінічних проявів реакції при триразовому вливанні хворому гемотрансфузійної рідини (біологічна проба негативна) дозволяє продовжити переливання решти трансфузійної рідини - краплинно або струминно - залежно від показань. У випадку вливання несумісної крові поведінка хворого стає неспокійною, самопочуття його погіршується: з'являється лихоманка, відчуття стиснення в грудях. Хворий скаржиться на біль у попереку, животі, голові. Пульс, як правило, стає малим і частим, знижується артеріальний тиск. Дихання прискорюється і стає поверхневим. Шкіра обличчя набуває ціанотично-червоного забарвлення, яке змінюється блідістю. При виникненні якої-небудь із описаних ознак переливання крові або її компонентів чи інших рідин повинно бути негайно припинене. Хворий підлягає лікарському спостереженню, при цьому виясняють причину реакції або ускладнення й проводять необхідне лікування. Біологічна проба на сумісність практично попереджає можливість переливання несумісної крові за системою АВ0, переливання недоброякісної крові (гемолізованої, інфікованої, перегрітої), а також виявляє індивідуальну підвищену чутливість кожного реципієнта до крові донора. Трансфузія хворому донорської крові, її компонентів і препаратів може здійснюватися тільки за згодою хворого. Він повинен знати, чим загрожує йому відмова від застосування гемотрансфузійних засобів, разом із тим повинен бути інформований, які можуть бути несприятливі наслідки такого лікування. Так вимагають сучасні міжнародні конвенції про права людини і закони України (Постанова Верховної Ради України від 9.11.1992 р. "Основи законодавства України про охорону здоров'я").
Способи переливання крові 1. Пряме переливання передбачає переливання крові безпосередньо від донора (попередньо обстеженого) хворому без стадії стабілізації або консервування крові (рис. 1.5.5). Тільки таким шляхом можна перелити цільну кров. Пряме переливання здійснюють тільки внутрішньовенно.
Рис. 1.5.5. Пряме переливання крові
На сьогодні метод прямого переливання крові розглядається як вимушений лікувальний захід в екстремальній ситуації при розвитку раптової масивної крововтрати і відсутності в арсеналі лікаря необхідної кількості компонентів крові (еритроцитарної маси, свіжозамороженої плазми, кріопреципітату тощо). В окремих випадках, замість прямого переливання крові, вдаються ще до переливання свіжозаготовленої "теплої" крові (від обстеженого заздалегідь донора). Однак, за даними А.І. Воробйова (2001р.), ніякої "теплої" крові в природі не існує - переливають згустки крові, вкрай небезпечні для хворого (за складом це зовсім інше середовище, ніж у кровоносному руслі). Переливання крові, недослідженої на СНІД та інші трансмісивні інфекції, допускається лише при життєвих показаннях і відсутності свіжої крові чи відповідних її компонентів, що повинно бути документально оформлене в карті стаціонарного хворого за рішенням консиліуму лікарів і згодою хворого або його родичів. Переливання недослідженої донорської крові в таких випадках не знімає відповідальності з лікуючого лікаря за її повне дослідження після переливання! 2. Непряме переливання здійснюють за допомогою системи одноразового користування з фільтром, до якої безпосередньо приєднується флакон; це і є основний метод переливання (рис. 1.5.6). Внутрішньовенне введення (венопункція, веносекція (рис. 1.5.7), катетеризація вен) є найбільш ефективним способом переливання. Значно рідше в лікувальній практиці використовують такі шляхи введення, як внутрішньоартеріальний, внутрішньокістковий та ін. (рис.1.5.8).
Рис. 1.5.6. Система для непрямого внутрішньовенного переливання крові.
Рис. 1.5.7. Веносекція, введення катетера.
3. Обмінне переливання крові часткове або повне видалення крові з кровоносного русла реципієнта з одночасним заміщенням її адекватною або більшою кількістю донорської крові. Основна мета цієї операції - видалення разом із кров'ю різних отрут (при отруєннях, ендогенних інтоксикаціях), продуктів розпаду, гемолізу і антитіл (при гемртрансфузійному шоці, тяжких токсикозах, отруєннях, гострій нирковій недостатності та ін.). Обмінне переливання крові з успіхом можна замінити лікувальним плазмаферезом, при якому видаляють до 2 л плазми і заміщають її реологічним плазмозамінником і свіжозамороженою плазмою. 4. Аутогемотрансфузія - переливання хворому власної крові. Його здійснюють після заготовлення і консервації власної крові у хворих перед великими операціями. Запланована аутогемотрансфузія має ряд переваг над переливанням донорської крові: виключається небезпека ускладнень, пов'язаних із несумісністю, перенесенням інфекційних захворювань (гепатит, СНІД і т. ін.), ризиком алоімунізації та ін. Аутогемотран-сфузію здійснюють у хворих при великих оперативних втручаннях, які супроводжуються значною крововтратою, при наявності порушень функції печінки та нирок, що суттєво підвищує ризик можливих посттрансфузійних ускладнень при переливанні донорської крові або еритроцитів. Метод аутогемотрансфузії протипоказаний при наявності запальних процесів, сепсисі, ураженнях печінки і нирок, а також при панцитопенії. Абсолютно протипоказане застосування методу аутогемотрансфузії в педіатричній практиці. 5. Реінфузія крові є різновидом автогемотрансфузії і полягає в переливанні хворому крові, яка витекла в ранові або серозні порожнини тіла (черевну, грудну) і знаходилася в них не більше 12 годин (при більшому терміні зростає ризик її інфікування). Цей метод широко використовують при позаматковій вагітності, розривах селезінки, пораненнях органів грудної клітки, черевної порожнини, при травматичних операціях. Для його здійснення необхідне відповідне обладнання, яке складається із стерильної посудини, черпака, набору трубок, електровідсмоктувача, одноразової системи та ін., або "сел-сейвер", який самостійно збирає, очищає, фільтрує вилиту кров і знову направляє її у кровоносне русло. Стабілізаторами для вилитої крові є стандартні гемоконсерванти (цитрат натрію, циглюфад, глюгіцир, цитроглюкофосфат і т. ін.) або гепарин (10 мг в 50 мл ізотонічного розчину натрію хлориду на 450 мл крові). У більшості випадків зібрану кров під час операції розводять ізотонічним розчином натрію хлориду у співвідношенні 1:1 і додають 1000 ОД гепарину на 1000 мл крові. Переливання здійснюється через систему для інфузії з фільтром. Краще проводити переливання через систему із спеціальним мікро фільтром.
Монтаж системи Після макроскопічної оцінки, підігрівання крові чи іншої рідини проводять монтаж системи. Для цього звільняють тубус флакона від обгортки, марлевої серветки, парафіну і змащують його розчином йодоформу або спиртом. Якщо корок флакона закритий алюмінієвою пластинкою, її відгинають і відкриту ділянку корка змащують антисептиком. Переливання гемотрансфузійних середовищ, кровозамінників та ін. здійснюють тільки за допомогою одноразових систем для внутрішньовенного вливання з фільтром. Монтаж системи проводять згідно з інструкцією, надрукованою на пакеті. Система не придатна для вживання, якщо пакет здутий, порушена його цілісність або закінчився термін зберігання. Після акуратного заповнення системи (профілактика повітряної емболії) перевіряють групу крові донора, проводять проби на індивідуальну резусну сумісність, виконують біологічну пробу. При переливанні гемотрансфузійних рідин необхідно дотримуватися всіх вимог асептики й антисептики. Монтаж системи треба проводити чисто вимитими руками, не доторкатися руками та іншими предметами голок, обробленого антисептиком корка і шкіри у місці пункції. При проведенні трансфузії слід дотримуватись таких правил: 1. Один раз проколотий флакон із будь-якою трансфузійною рідиною повинен бути використаний тут же, його не можна відставляти і використовувати вдруге через деякий час. 2. Переливати необхідно за допомогою одноразової системи із флакона, в якому заготовлена гемотрансфузійна рідина зі швидкістю 40-60 крапель на 1 хв. 3. Не використовувати для переливання рідини з флакона із порушеною герметичністю та без візуальної оцінки його вмісту. 4. У кінці переливання залишити 20 мл гемотрансфузійної рідини і зберігати її в холодильнику протягом двох діб. 5. При відсутності ускладнень при переливанні гемотрансфузійної рідини медичний працівник повинен зняти етикетку з флакона, підклеїти її в карту стаціонарного хворого, флакон промити теплою водою і відправити його на станцію переливання крові.
ІНФУЗІЙНО-ТРАНСФУЗІЙНА ТЕРАПІЯ
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-01-19; просмотров: 500; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.129.20.133 (0.085 с.) |